| Ramification |
Nerf ophtalmique, nerf maxillaire, nerf mandibulaire |
|---|
| Nom latin |
Nervus trigeminus |
|---|---|
| MeSH |
D014276 |
| TA98 |
A14.2.01.012 |
| TA2 |
6192 |
| FMA |
50866 |

Le nerf trijumeau (V) est le cinquième nerf crânien. C'est un nerf « mixte », c'est-à-dire composé à la fois de neurones assurant une fonction motrice (pour mordre, mâcher et avaler) et de neurones sensitifs, plus nombreux, dont la fonction est de recevoir les sensations de toucher, de douleur, etc. de la face et d'une partie de la « sphère ORL ». Ainsi les informations sensorielles en provenance du visage suivent un traitement parallèle mais distinct de l'information sensorielle provenant du reste du corps. Leur projection au niveau du cortex somatosensoriel se reflète sous la forme d'un « homoncule sensitif » où les différents téguments du visage sont « sur-représentés » en rapport de la surface qu'ils occupent proportionnellement au reste du corps.
La part motrice du nerf trijumeau dérive de la plaque basale de la protubérance embryonnaire, alors que la partie sensitive dérive de la crête neurale céphalique.
Anatomie et fonctions

Le nerf trijumeau est le plus grand des nerfs crâniens. Il est double : il y a un nerf trijumeau pour chaque hémi-face, un droit et un gauche. À l'instar du visage, le nerf trijumeau n'est pourtant pas exactement symétrique : il comporte plus de fibres nerveuses à gauche qu'à droite[1].
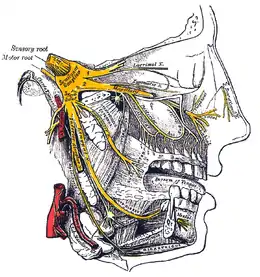
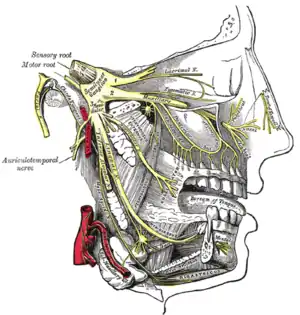
Comme son étymologie l'indique, chaque nerf trijumeau (trois + geminus ; « trois fois jumelés ») est en fait composé de 3 branches :
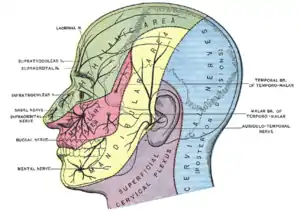
- le nerf ophtalmique (V1) : sensitif.
- le nerf maxillaire (V2) : sensitif.
- le nerf mandibulaire (V3) : à la fois sensitif et moteur.
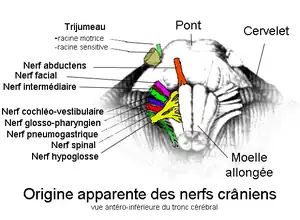
À partir de leurs multiples ramifications sur la face, les fibres sensitives des trois branches se rejoignent au niveau du ganglion de Gasser (dit aussi ganglion trigéminal ou semi-lunaire) où elles se fondent en une branche unique. Le ganglion de Gasser est logé et protégé dans le cavum trigéminal (ou cavum de Meckel) juste au-dessus de la grande aile de l'os sphénoïde et du trou déchiré postérieur. Il contient les corps cellulaires des neurones de chacune des trois branches sensitives entrantes. Ce ganglion est donc analogue aux ganglions rachidiens de la moelle épinière, qui contiennent les corps cellulaires des fibres sensitives entrantes du reste du corps.
Le contingent d'axones sortant du ganglion trigéminal forme donc une racine sensitive commune aux trois branches qui passe au-dessus du « rocher » de l'os temporal et entre dans le tronc cérébral au niveau de la surface antéro-latérale de la protubérance annulaire (ou pont).
Tout juste à côté, émerge du tronc cérébral un contingent de fibres motrices qui vont circuler le long de la racine sensitive du nerf et former le nerf mandibulaire en aval du ganglion de Gasser en rejoignant les fibres sensitives afférentes de la mâchoire inférieure et de la partie latérale du visage. Les fibres motrices du nerf mandibulaire innervent donc des muscles périphériques de la face à partir de leurs corps cellulaires situés dans le noyau masticateur (du pont).
L'origine du nerf trijumeau se situe au niveau des noyaux gris de la protubérance. Il y a un noyau somato-moteur dépendant des voies cortico-nucléaires, et un noyau sensitif envoyant des informations sur les voies lemniscales.
Chacune des trois branches du nerf trijumeau se distribue sur des régions distinctes de la face formant ainsi 3 dermatomes aux frontières relativement nettes, contrairement aux dermatomes du reste du corps qui se recouvrent largement les uns les autres. Cela explique que l'injection d'anesthésiques locaux (ex. : lidocaïne) entraîne une paralysie et une perte complète de sensation sur des zones très bien définies du visage et la bouche : on peut par exemple engourdir les dents d'un seul côté via l'injection du nerf mandibulaire, sans affecter la sensibilité de la mâchoire supérieure. Néanmoins, certains traumas ou maladies peuvent parfois affecter à la fois deux ou trois branches du nerf trijumeau. Selon les cas on parle de :
- distribution V1/V2, lorsque les branches ophtalmique et maxillaire sont touchées ;
- distribution V2/V3, lorsque les branches maxillaire et mandibulaire sont touchées ;
- distribution V1-V3, lorsque les trois branches sont touchées.
Nerf ophtalmique
Anatomie
Le nerf ophtalmique, V1 (parfois nommé « Nerf ophtalmique de Willis » ou « Nervus ophtalmicus » ), sort du crâne en passant par la fissure orbitaire supérieure du sphénoïde (ou « fente sphénomaxillaire supérieure ») pour entrer dans l'orbite.
Fonction
Il assure la communication sensitive entre le cerveau et le globe oculaire (conjonctive et cornée), ainsi que la peau du secteur situé au-dessus de l'œil (paupière, sourcil...), le nez (y compris le bout du nez, mais à l'exception des ailes du nez), la muqueuse nasale, les sinus frontaux, et une partie des méninges (dure-mère et vaisseaux sanguins) ainsi que la peau du front et du cuir chevelu[1], avec plusieurs collatérales sensitives :
- nerf naso-ciliaire ;
- nerf lacrymal ;
- nerf frontal ;
- nerf supratrochléaire.
Nerf maxillaire
Anatomie
Le nerf maxillaire,V2, sort du crâne en traversant le foramen grand rond jusqu’à la fosse ptérygopalatine. De là il entre dans un canal se dirigeant à l’inférieur de l’orbite (canal sous-orbitaire) d'où il sort par un petit trou (le foramen sous-orbitaire).
Fonction
Il innerve la peau de la zone située sous l'œil (dont paupière inférieure), la bouche[1], la joue, les narines, la lèvre supérieure, les dents du haut et les gencives, la muqueuse nasale et de la bouche, le toit du pharynx, le maxillaire, le sinus ethmoïde et sphénoïde, et les pièces des méninges, via plusieurs collatérales sensitives :
- nerf sous-orbitaire ;
- ganglion sphéno-palatin ;
- nerf naso-palatin ;
- nerf dentaire antérieur ;
- nerf dentaire postérieur ;
- nerf du canal ptérygoïdien.
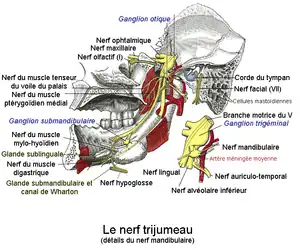
Nerf mandibulaire
Le nerf mandibulaire (V3) transporte l'information sensitive de la lèvre inférieure, des dents et des gencives inférieures, du menton et de la mâchoire (à l'exception de l'angle de la mâchoire, qui est fourni par C2-C3), des parties de l'oreille externe, et des parties des méninges. Le nerf mandibulaire transporte l'information tactile (la position) et sensitive (la température et la douleur) de la bouche. Il ne porte pas de sensation gustative au sens strict (la corde du tympan est responsable du goût en relayant les sensations nerveuses issues des bourgeons du goût de la langue), mais une de ses branches, le nerf lingual, comprend plusieurs types de fibres nerveuses qui ne sont pas originaires du nerf mandibulaire. De ce fait, il relaie une information qui contribue aux sensations gustatives telle que, entre autres cas, le menthol, qui agit sur les thermorécepteurs, ou la capsaïcine du piment, qui agit sur les récepteurs à la douleur. Chez les personnes souffrant d'agueusie (altération des perceptions gustatives), cette perception trijéminale prend une importance capitale pour le maintien d'une perception gustative.
Anatomie
Le nerf mandibulaire, V3 et sa branche motrice Vm sortent du crâne vers le bas par l'os sphénoïde par un trou dit foramen ovale. Par rapport aux deux autres (V1 et V2), il a une composante supplémentaire moteur, qui peut aller dans un compartiment facial séparé. Les fibres neuronales, ramifiées, gagnent presque toutes directement les tissus qu'elles desservent[1].
Fonction
Les faisceaux d'axones sensitifs innervent la peau de la zone temporale postérieure, la partie antérieure du pavillon de l'oreille, le conduit auditif externe, la lèvre inférieure et le menton, ainsi qu'une partie de la langue et de la muqueuse de la cavité buccale. Certains axones sensitifs pénètrent le maxillaire inférieur via des canaux dédiés pour innerver les dents et apparaître du trou mentonnier pour innerver la peau autour de la mâchoire inférieure[1] (sauf l'angle qui est lui innervé par C2-C3).
Les axones moteurs sont situés dans les nerfs moteurs, qui sont fonctionnellement très différents des nerfs sensitifs (leur association avec les nerfs sensitifs dans les branches périphériques du nerf mandibulaire pourrait être une commodité de l'évolution plutôt qu'une nécessité fonctionnelle) ; ils innervent la musculature de la mâchoire inférieure[1] en contrôlant huit muscles, dont quatre impliqués dans la mastication. Cette branche V3 a plusieurs collatérales :
- vers les muscles manducateurs :
- nerf profond du muscle temporal ;
- nerf du muscle ptérygoïdien latéral ;
- nerf du muscle ptérygoïdien médial ;
- nerf du muscle masséter.
- vers les muscles du pharynx, de l'oreille et de la cavité buccale :
- nerf du muscle tenseur du voile du palais ;
- nerf du ventre antérieur du muscle digastrique ;
- nerf du muscle mylo-hyoïdien ;
- nerf du muscle du marteau.
- vers les téguments et la peau :
- nerf auriculo-temporal ;
- nerf buccal ;
- nerf lingual ;
- nerf dentaire inférieur ;
- plexus dentaire inférieur ;
- nerf mentonnier.
Pathologies
- Névralgie du trijumeau.
- Herpès labial (virus abrité dans le ganglion de Gasser).
- Syndrome de Gradenigo (atteinte du nerf V et VI).
Une anomalie congénitale du nerf trijumeau serait responsable du réflexe photo-sternutatoire, provoquant un éternuement lorsque le sujet est exposé à une source lumineuse intense (ex. : en regardant directement le soleil, une ampoule allumée, ou en passant d'une zone ombragée au plein soleil).
Galerie
Voir aussi
Articles connexes
- Nerf
- Neurologie
- Ganglion de Gasser
- Névralgie
- Neurinome
- Dermatome