| Causes | Anxiété, état dépressif, trouble obsessionnel compulsif ou stress |
|---|---|
| Symptômes | Alopécie |
| Spécialité | Psychiatrie et psychologie |
|---|
| CIM-10 | F63.3 |
|---|---|
| CIM-9 | 312.39 |
| OMIM | 613229 |
| DiseasesDB | 29681 |
| MedlinePlus | 001517 |
| eMedicine |
1071854 ped/2298 |
| MeSH | D014256 |
![]() Mise en garde médicale
Mise en garde médicale
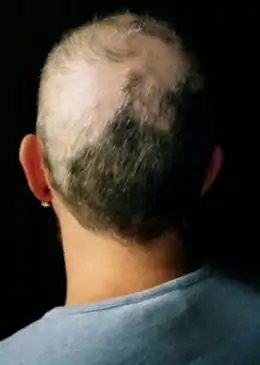
La trichotillomanie, ou trichomanie, est un trouble chez l'être humain caractérisé par l’arrachage compulsif de ses propres poils ou cheveux, entraînant une alopécie manifeste sur la partie du corps touchée. Elle est définie dans le Manuel diagnostique et statistique des troubles mentaux (DSM IV) en tant que trouble des habitudes et des impulsions[1].
Le mot vient des termes grecs θρίξ, τριχός, (thríx, tríkhos) : poil, τίλλω, (tíllō) : épiler ou effeuiller et μανία, (manía). Il fut utilisé pour la première fois en 1889 dans une étude de cas par le dermatologue français François Henri Hallopeau[2].
Prévalence
Il apparaît que l'épidémiologie de la trichotillomanie est extrêmement complexe à estimer. Ceci s'explique par plusieurs raisons. Tout d'abord, peu de trichotillomanes consultent un médecin spécifiquement pour ce trouble, et beaucoup d'entre eux ont plutôt tendance à consulter les dermatologues que les psychiatres. De plus, la trichotillomanie est fréquemment un symptôme accompagnant un trouble psychiatrique et pas forcément le trouble lui-même. De plus, il se trouve également que la définition même de la trichotillomanie et ses critères ne sont pas très bien précisés.
Tout ceci fait que l'épidémiologie de la trichotillomanie est extrêmement variable selon les études, les auteurs et les critères utilisés.
La trichotillomanie était d'ailleurs considérée comme assez rare jusqu'aux années 1990. Toutefois, le fait que les médias se soient intéressés à ce trouble semble avoir poussé les individus à se faire ausculter beaucoup plus qu'auparavant, provoquant une petite envolée des statistiques. Certains auteurs estiment la prévalence de la trichotillomanie chez les adultes d'au moins 18 ans à environ 1 cas pour 200 personnes. Les estimations actuelles suggèrent que 3,5 % des femmes et 1,5 % des hommes aux États-Unis ont un épisode de trichotillomanie significatif au cours de leur vie. La majorité des trichotillomanes commencent à tirer pendant l’enfance ou l’adolescence mais d'autres peuvent commencer à tout âge. Il semble que les très jeunes enfants sont davantage concernés, mais qu'ils peuvent plus facilement arrêter. Actuellement, il est considéré que la trichotillomanie est relativement répandue. Ce trouble serait assez commun et toucherait, selon les études, environ 1 à 2 % de la population[3].
Flessner et al. (2008) rapportent quant à eux une prévalence de 0,6 % de la population mondiale. De plus, cette fréquence passe à 13 à 15 % de la population si les cas de trichotillomanie sont considérés moins sévères, c'est-à-dire n'aboutissant pas à une perte de cheveux ou de poils significative[4]. Il est généralement considéré que la trichotillomanie touche en grande majorité les femmes (environ 90 % des cas), toutefois ce fait est à relativiser, les hommes pouvant plus facilement invoquer une calvitie naturelle ou se raser, et les femmes étant plus facilement disposées à consulter pour ce problème[5].
Causes
Les études n'ont pas encore montré de cause certaine. Une mutation génétique impliquée dans la trichotillomanie aurait été identifiée mais cette piste reste à explorer[6]. Souvent la trichotillomanie apparaît après un traumatisme (arrachage focalisé, elle prend alors la fonction de focaliser l'attention consciente pour éviter les pensées anxiogènes), mais elle peut également commencer sans raison (arrachage automatique).
Il existe de nombreuses interprétations psychodynamiques puisque les cheveux sont associés à la féminité et la trichotillomanie est beaucoup plus présente chez les femmes.
La trichotillomanie peut être épisodique ou continue, d'intensité variable. La trichotillomanie est un comportement impulsif donc les sujets ne peuvent s'empêcher de toucher et d'arracher leurs cheveux (ou poils). Ils peuvent connaître des périodes sans rien arracher puis avoir une soudaine reprise inexpliquée. Le stress (d'où l'expression populaire « avoir envie de s'arracher les cheveux » lorsque les individus se trouvent dans une situation particulièrement désagréable), le syndrome post-traumatique, l'angoisse ou l'ennui peuvent provoquer des crises : le trichotillomane ne peut s'empêcher d'arracher pendant un certain laps de temps (de quelques minutes à quelques heures) où il est dans un état second, est comme dans une bulle et ne fait que cela. Il est très difficile pour un trichotillomane de sortir d'une crise.
Les cheveux, les cils, les sourcils et les poils de barbe sont le plus souvent concernés mais tous les poils du corps peuvent l'être (bras, jambes, poitrine). Certaines personnes, en particulier les enfants, peuvent aussi arracher les poils d’autres personnes ou d’animaux de compagnie. Souvent, les sujets atteints de trichotillomanie jouent et/ou ingèrent les poils arrachés (trichophagie). La trichotillomanie est parfois considérée comme un trouble obsessionnel compulsif (TOC) mais ce comportement, même s'il est compulsif, procure du plaisir (ce qui augmente la difficulté à arrêter), donc n'est pas tout à fait un TOC (des arguments neurologiques semblent aller dans ce sens). En réalité, certains auteurs s'accordent pour considérer que la trichotillomanie présente tous les critères d'une addiction comportementale (persistance du comportement malgré les conséquences psychologiques et sociales, plaisir lié à l'arrachage, existence de craving, pensées anticipatoires, soulageantes et permissives autour de l'arrachage…)[7].
Conséquences
Pour certains, la perte de cheveux peut être minime, alors que pour d’autres la trichotillomanie peut entraîner de sérieux dommages physiques comme la calvitie totale ce qui entraîne une importante détresse. Certains trichotillomanes peuvent ne plus avoir d'activité professionnelle, et ne plus vouloir sortir de chez eux. Cependant dans la plupart des cas, les trichotillomanes redoutent essentiellement que leur trouble soit découvert (ils évitent d'aller à la piscine, prennent parfois plusieurs heures pour se coiffer) et utilisent de nombreux subterfuges (coiffures, foulards, maquillage) pour le cacher.
La trichotillomanie est fortement associée à une image négative de soi et particulièrement de son corps, une anxiété et une frustration importante, de la dépression, une faible estime de soi, et un sentiment de ne pas être attirant(e). En effet, 80 % des trichotillomanes rencontreraient des difficultés avec leur image corporelle, et plus de 20 % d'entre eux présenteraient un trouble de type dysmorphophobie. Selon les études, de 17 à 75 % des trichotillomanes cachent leur trouble à leur entourage[8].
Un certain nombre de patient(e)s sont également confronté(e)s à l'incompréhension du corps médical face à ce trouble, en raison d'une certaine méconnaissance de la trichotillomanie, qui peut être perçu de façon triviale et sans prendre en considération les implications émotionnelles et psychosociales. Or ceci ne peut qu'augmenter le sentiment de honte et le repli sur soi chez la personne[9].
La trichotillomanie s'accompagne souvent d'autres troubles psychologiques (notamment troubles anxieux, dépression, personnalité histrionique, narcissique et trouble borderline)[10].
Traitements
Le traitement est généralement déterminé d'après l'âge du patient. La majorité des enfants de moins de 10 ans peut être guérie avec un traitement adéquat. Chez les jeunes adultes, établir un diagnostic et quelques préventions est une solution rassurante pour la famille et le patient. Les interventions non-pharmaceutiques, incluant les programmes de modification comportementale, peuvent être considérées comme faillibles d'après les psychologues ou psychiatres. Lorsque la trichotillomanie survient à l'âge adulte, elle est souvent associée à d'autres troubles mentaux[11]. Depuis 2011, il semblerait que l'action du sucre aurait un impact déclencheur sur la trichotillomanie.
Médicaments
Certains antidépresseurs peuvent donner des résultats, notamment la clomipramine, la sertraline, les antidépresseurs de type inhibiteur sélectif de la recapture de la sérotonine (ISRS).
Il est toutefois probable qu'il s'agisse d'un effet indirect de l'amélioration de l'état dépressif éventuel, car ce dernier joue un rôle important dans le maintien des symptômes[12].
Psychothérapies
La psychothérapie cognitivo-comportementale est une thérapie axée sur les comportements, les sentiments et les pensées. Elle permet au trichotillomane de prendre conscience de ses gestes afin de mieux les contrôler. Des études montrent que le traitement le plus efficace est l'association d'une thérapie comportementale avec des antidépresseurs, qui s'avère d'une efficacité supérieure à la thérapie de soutien[13].
Les outils issus des thérapies cognitives et comportementales (TCC) sont les suivants :
- Le self-monitoring (en) par la collecte des cheveux arrachés : il s’agit d’une tâche spécifique à la trichotillomanie. Le patient a pour consigne de collecter et de mettre dans une enveloppe journalière datée tous les cheveux qu’il s’arrache. Il doit ensuite ramener ces enveloppes à la séance de thérapie. Effectuer cette tâche permet au patient notamment de réaliser l’ampleur de son comportement d’arrachage en ayant une idée précise du nombre de cheveux qu’il s’arrache. De plus, réaliser cette tâche systématiquement augmente le coût comportemental de l’arrachage et entraîne un sentiment de honte à devoir révéler ce type d'information, ce qui en altère considérablement le plaisir ressenti.
- Le développement de stratégies de coping : à l’instar d’un programme de prévention de la rechute, il s’agit d’aider le patient à identifier puis à affronter les situations à risques, c’est-à-dire celles où il a tendance à ressentir de fortes envies de s’arracher les cheveux. Ensuite, le thérapeute aide le patient à déterminer des stratégies comportementales et cognitives afin de pouvoir éviter de s’arracher les cheveux, ainsi qu’à développer son auto-efficacité[14].
- L’identification des pensées automatiques : il s’agit notamment d’aider le patient à prendre conscience de ses monologues internes et de ses pensées automatiques, particulièrement lorsqu’il ressent une envie de s’arracher les cheveux (« Allez, je vais en arracher juste quelques-uns, ça ne se verra pas, et puis c'est tellement bon, je peux bien faire ça après cette journée de travail… »). Il convient de sensibiliser le patient à être particulièrement attentif à ces pensées au moment de l'exposition aux situations à risques.
- L’entretien motivationnel : développé dans le cadre des addictions par Miller et Rollnick (1991), il peut représenter un autre argument en faveur du statut d'addiction de la trichotillomanie, puisqu'il peut être appliqué d’une façon relativement classique à ce trouble. Lors de ces entretiens le patient est amené de façon ouverte et sans jugement à faire le point sur sa situation actuelle, ainsi que sur les conséquences de la trichotillomanie dans divers domaines de son existence (familiales, sociales, bien-être…). Le patient est ensuite invité à réfléchir notamment sur les éventuels coûts et bénéfices d’arrêter de s’arracher les cheveux. Le thérapeute également suggérer au patient d'imaginer sa vie future, en continuant ou non de s'arracher les cheveux, et de considérer les conséquences probables sur son avenir de ces deux options.
- L'entraînement à la relaxation : pour les patients chez qui l’arrachage de cheveux a tendance à se produire face à une situation stressante, l’apprentissage de techniques de relaxation peut aider à prévenir la réponse comportementale d’arrachage. La plupart des techniques classiques de relaxation utilisées en thérapie cognitive et comportementale (Jacobson, Schultz, respiration ventrale…) peuvent être utilisées, selon les dispositions du patient.
- L'affirmation de soi : en accord avec les recherches de Marcks, Woods et Ridosko (2005), il semble que le fait de vouloir cacher la trichotillomanie à l'entourage soit socialement mal perçu, et que l'assumer puisse avoir des conséquences sociales plus favorables pour la personne. Il s'agit donc d'aider le patient à assumer ce trouble en cessant de masquer la zone dégarnie, notamment en l'aidant à acquérir les compétences sociales lui permettant de faire face aux éventuelles critiques. Il serait donc intéressant de développer des séances-types d'affirmation de soi adaptée au thème de la trichotillomanie, axée sur les situations sociales problématiques probables que les patients peuvent rencontrer. De plus, le fait de ne pas chercher à masquer la trichotillomanie peut favoriser la recherche de support social et l'affiliation, et donc enrichir les moyens de coping de la personne. Les dernières recherches sur les arrachages automatiques ou focalisés[15] permettent de saisir toute la pertinence des techniques suivantes pour la prise en charge de la trichotillomanie :
- L’entraînement à la prise de conscience : cette technique a pour objectif de prévenir l'arrachage automatique des cheveux en provoquant une prise de conscience de celui-ci. Le patient a pour consigne de focaliser son attention sur sa main dès qu'elle entre en contact avec les cheveux et la zone d'arrachage, et de se concentrer sur les sensations tactiles. Là aussi, concentrer son attention sur l'arrachage augmente le coût cognitif de celui-ci et en altère le plaisir.
- Le contrôle de la réponse : lorsque le patient ressent une envie pressante de s'arracher les cheveux, il doit produire une réponse comportementale antagoniste, incompatible avec la réalisation de celui-ci. Ce peut être par exemple de serrer les poings très fortement pendant trois minutes. L'objectif est ici de gérer les envies d'arrachage.
Sur certains trichotillomanes, l'hypnothérapie pourrait également avoir des effets positifs, mais aucune étude contrôlée ne permet de l'affirmer avec certitude.
Notes et références
- ↑ Association américaine de psychiatrie, Manuel diagnostique et statistique des troubles mentaux.
- ↑ (en) Hautmann G, Hercogova J. et Lotti T. « Trichotillomania » Journal of American Academy of Dermatology 2002;46(6):807-21. .
- ↑ (en) Gershuny BS, Keuthen NJ, Gentes EL, Russo AR, Emmott EC, Jameson M, Dougherty DD, Loh R. & Jenike MA. (2006) « Current Posttraumatic Stress Disorder and History of Trauma in Trichotillomania » Journal of Clinical Psychology 2006;62(12):1521-1529. .
- ↑ (en) Flessner C.A., Conelea C.A., Woods D.W., Franklin M.E., Keuthen N.J. & Cashin S.E. (2008) Styles of pulling in trichotillomania: Exploring differences in symptom severity, phenomenology, and functional impact, Behaviour Research and Therapy, 46, 345-357.
- ↑ (en) Dubose J.A. & Spirrison C.L. (2006) Hair Pulling in a Diverse College Sample, North American Journal of Psychology, 8 (3), 471-478.
- ↑ (en) Züchner S., Cuccaro M.L., Tran-Viet K.N., Cope H., Krishnan R.R, Pericak-Vance M.A., Wright H.H. & Ashley-Koch A. (2006) SLITRK1 mutations in Trichotillomania, Molecular Psychiatry, 11, 888-891.
- ↑ (en) Grant J.E., Odlaug B.L. & Potenza M.N. (2007) Addicted to Hair Pulling? How an Alternate Model of Trichotillomania May Improve Treatment Outcome, Harvard Review of Psychiatry, 15 (2), 80-85.
- ↑ (en) Marcks B.A., Woods D.W. & Ridosko J.L. (2005) The effect of trichotillomania disclosure on peer perceptions and social acceptability. Body Image, 2, 299-306.
- ↑ (en) Casati J., Toner B.B. & Yu B. (2000) Psychosocial Issues for Women With Trichotillomania, Comprehensive Psychiatry, 41 (5), 344-351.
- ↑ (en) Tückel R., Keser V., Karalı N.T., Olgun T.Ö & Çalıkuşu C. (2001) Comparison of clinical characteristics in trichotillomania and obsessive-compulsive disorder, Anxiety Disorders, 15, 433-441.
- ↑ (en) Sah DE, Koo J, Price VH, Trichotillomania, vol. 21, , PDF (PMID 18318881, DOI 10.1111/j.1529-8019.2008.00165.x, lire en ligne), p. 13–21.
- ↑ (en) Keijsers G.P.J., van Minnen A., Hoogduin C.A.L., Klaassen B.N.W., Hendricks M.J. & Tani-Jacobs J. (2006) Behavioural Treatment of Trichotillomania: Two-year follow-up results, Behaviour Research and Therapy, 44, 359-370.
- ↑ (en) Diefenbach G.J., Tolin D.F., Hannan S., Maltby N. & Crocetto J. (2006) Group Treatment for Trichotillomania: Behavior Therapy versus Supportive Therapy, Behavior Therapy, 37 (4), 353-363.
- ↑ Hautmann, Hercogova et Lotti, 2002 ; Diefenbach et al.., 2006.
- ↑ Flessner et al., 2008.
Voir aussi
Articles connexes
- Alopécie
- Trouble obsessionnel compulsif
- Trichophagie
- Acné excoriée
- Trouble des habitudes et des impulsions
Liens externes
Bibliographie
- Thierry Baudoin, Trichotillomanie : à propos de six cas chez l'adulte, Université de Paris VII, Bichat, 1999 (thèse)
- Julien Blanc-Comiti, À propos de la trichotillomanie : revue de la littérature et présentation de trois cas cliniques, Université Claude Bernard, Lyon 1, 2004 (thèse)
- Jacques Corraze, La Trichotillomanie : étude psychopathologique, Imprimerie Moderne, Toulouse, 1965, 70 p.
- Nathalie Gluck, La trichotillomanie chez l'enfant et l'adolescent : revue de la littérature et présentation de 13 observations, Université de Paris VII, Lariboisière, 1987 (thèse)
- Elizabeth Randon Louis, Contribution à l'étude de la trichotillomanie chez l'enfant et l'adolescent, Université de Paris VI, Saint-Antoine, 1985 (thèse)
- Théodore Rezaire, Trichotillomanie et boulimie, Université de Paris V, 1994 (thèse)
- Catherine Soulet, Trichotillomanie : à propos de 4 observations, Université de Reims, 1990 (thèse)
- Luc Tanguy, À partir d'un cas clinique : le bézoard ; cette pathologie médico-chirurgicale méconnue et ses relations avec la trichotillomanie, Université de Brest, 2000 (thèse)
- Eric Villouin, La trichotillomanie chez l'adulte : revue de la littérature et présentation de deux cas, Université de Nantes, 1992 (thèse)
- (en) Keuthen, Stein, Christensen et Christenson, Help for Hair Pullers: Understanding and Coping With Trichotillomania, New Harbinger Publications, 2001 (ISBN 1-57224-232-9)
- (en) Parker (dir.), Trichotillomania - A Medical Dictionary, Bibliography, and Annotated Research Guide to Internet References, Icon Health Publications, 2004 (ISBN 0-597-84664-2)
- (en) Stein, Christenson et Hollander (dir.), Trichotillomania, American Psychiatric Press, 1999 (ISBN 0-88048-759-3)