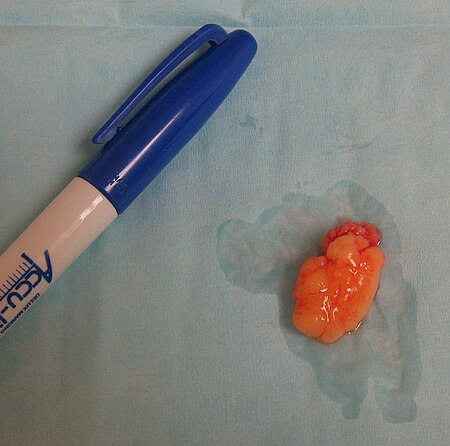
الورم الشحمي(Lipoma) عبارة عن كتلة تظهر أسفل الجلد نتيجة نمو غير طبيعي للخلايا الدهنية في الجسم. [1] فهي عمومًا ناعمة الملمس ومتحركة وغير مؤلمة. [1] تحدث عادةً أسفل الجلد مباشرةً، ولكن في بعض الأحيان قد تكون أعمق. [1] معظمها أقل من 5 سم في الحجم. [2] الأماكن الشائعة تشمل الظهر العلوي والكتفين والبطن. [3] عدد قليل من الناس لديهم عدد من الأورام الشحمية. [4]
السبب غير واضح بشكل عام. [1] تشمل عوامل الخطر تاريخ العائلة والسمنة وعدم ممارسة الرياضة. [1][4] يعتمد التشخيص عادة على الفحص البدني. [1] أحيانًا يتم استخدام التصوير الطبي أو خزعة الأنسجة لتأكيد التشخيص. [1]
العلاج عادة عن طريق الملاحظة أو الاستئصال الجراحي. [1] نادراً ما تتكرر الحالة بعد الإزالة، ولكن يمكن إجراء ذلك عمومًا عن طريق جراحة متكررة. [1] لا ترتبط بشكل عام بخطر الإصابة بالسرطان في المستقبل. [1]
تتأثر حوالي 2 ٪ من الناس. [2] تحدث الأورام الشحمية عادة عندالبالغين الذين تتراوح أعمارهم بين 40 و60 سنة. [1] غالباً ما يتأثر الذكور أكثر من الإناث. [1] وهي أكثر أنواع الأورام اللينة غير السرطانية شيوعًا. [5] أول استخدام لمصطلح "الورم الشحمي" لوصف هذه الأورام كان في عام 1709. [6]
الأعراض
يمكن أن يحدث الورم الشحمي في أي مكان من الجسم. وهو دائمًا ما يكون:
- يقع تحت الجلد مباشَرة. يَحدُث عادةً في الرقبة، والكتفين، والظهر، والبطن، والذراعين، والفخذين.
- يبدو ملمسه لينًا أو شبيهًا بملمس العجين كذلك يمكنه الحركة بسهولة تحت ضغط الأصبع الخفيف.
- صغير عمومًا. فعادةً ما يكون حجم الورم الشحمي أقل من بوصتين (حوالي 5 سنتيمترات)، لكنه قد ينمو.
- وأحيانًا يكون مؤلمًا. فالورم الشحمي يكون مؤلمًا عندما ينمو ضاغطًا على أعصاب قريبة، أو إذا كان يحتوي على أوعية دموية كثيرة.
أسباب
الميل إلى تطوير ورم شحمي ليس بالضرورة وراثيًا، على الرغم من أن الحالات الوراثية مثل ورم شحمي عائلي متعدد قد تشمل تطور ورم شحمي. [7][8] أظهرت الدراسات الوراثية عند الفئران وجود علاقة بين الجين HMG IC (الذي تم تحديده سابقًا على أنه جين مرتبط بالسمنة) وتطوير الورم الشحمي. تدعم هذه الدراسات البيانات الوبائية السابقة لدى البشر والتي تظهر وجود علاقة بين HMG IC وأورام اللحمة المتوسطة. [9]
تم الإبلاغ عن حالات حيث يُزعم أن الإصابات الطفيفة أدت إلى نمو الورم الشحمي، الذي يطلق عليه "الورم الشحمي اللاحق للصدمة". [10] ومع ذلك، فإن العلاقة بين الصدمة وتطور الأورام الشحمية مثيرة للجدل. [11]
التشخيص
الفحص البدني هو عادة أسهل طريقة لتشخيصه. نادرا، قد يكون مطلوبا خزعة الأنسجة أو التصوير. طريقة التصوير المفضلة هي التصوير بالرنين المغناطيسي (MRI)، لأنه يتمتع بحساسية فائقة لتمييزه عن ساركومة الشحوم وكذلك رسم خريطة التشريح المحيط به. [12]
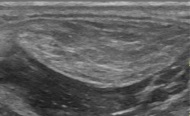
التصوير بالموجات فوق الصوتية الطبية للورم الشحمي في سماحة الرانفة: إنه منخفض الحرارة مقارنةً بالعضلات المجاورة، ومعرف جيدًا نسبيًا، مع خطوط فرط تصبغية مصغرة. [13]
T1 MRI لنفس الورم الشحمي: كتلة إشارة عالية الكثافة مع مناطق ذات هوامش غير محددة بدقة. [13]
التصوير بالموجات فوق الصوتية من ساركومة شحمية للمقارنة: في هذه الحالة، كتلة غير متجانسة تتكون من جزء فرط تصاعدي علوي، يتوافق مع مصفوفة شحمية، ومناطق نقص التكنلوجيا المقابلة للمكونات غير الدهنية. [14]
التصوير بالموجات فوق الصوتية من ساركومة شحمية تحاكي الورم الشحمي. كتلة متجانسة ناقصة الصدى تقدم بنفس مظهر الورم الشحمي. وقد تميز سريريا من خلال النمو السريع. [14]
التشريح المرضي للورم الشحمي: تتكون الكتلة من فصيصات من الأنسجة الدهنية البيضاء الناضجة مقسومة على حاجز ليفي يحتوي على أوعية رقيقة الحجم ذات جدران شعيرية. [15]
علاج
عادة، علاج الأورام الشحمية ليس ضروريًا، إلا إذا أصبحت مؤلمة أو تقيد الحركة. يتم إزالتها عادة لأسباب تجميلية إذا كانت كبيرة جدًا أو لمرض التشريح المرضي للتحقق من أنها ليست نوعًا أكثر خطورة من الورم مثل ساركومة الدهون. [16] قد تكون هذه النقطة الأخيرة مهمة، حيث أن خصائص الورم غير معروفة إلا بعد إزالتها وفحصها طبياً.
تتم إزالة الأورام الشحمية عادة عن طريق الختان البسيط. [17] غالبًا ما تتم عملية الإزالة تحت التخدير الموضعي وتستغرق أقل من 30 دقيقة. هذا يعالج الغالبية العظمى من الحالات، مع حوالي 1-2 ٪ من الأورام الشحمية المتكررة بعد الختان. [18] يعتبر شفط الدهون خيارًا آخر إذا كان الورم الشحمي ناعمًا ويحتوي على مكون صغير من النسيج الضام. شفط الدهون عادة ما يؤدي إلى تندب أقل. ومع ذلك، مع الأورام الشحمية الكبيرة، قد يفشل في إزالة الورم بأكمله، مما قد يؤدي إلى إعادة النمو. [19]
طرق جديدة قيد التطوير من المفترض أن تزيل الأورام الشحمية دون تندب. الأول هو الإزالة عن طريق حقن المركبات التي تؤدي إلى تحلل الدهون، مثل الستيرويدات أو فسفاتيديل كولين . [17][20]
- استئصال ورم شحمي عضلي في منطقة الكوع
- الأورام الشحمية الأخرى
مراجع
- "Lipoma-OrthoInfo – AAOS". orthoinfo.aaos.org. May 2012. مؤرشف من الأصل في 08 نوفمبر 201708 نوفمبر 2017.
- Kransdorf, Mark J.; Murphey, Mark D. (2006). Imaging of Soft Tissue Tumors (باللغة الإنجليزية). Lippincott Williams & Wilkins. صفحة 81. . مؤرشف من الأصل في 21 ديسمبر 2019.
- Lindberg, Matthew R. (2015). "differential%20diagnosis"&pg=PA44 Diagnostic Pathology: Soft Tissue Tumors E-Book (باللغة الإنجليزية). Elsevier Health Sciences. صفحة 44. . مؤرشف من الأصل في 27 يناير 2019.
- Fletcher, Christopher D. M.; Unni, K. Krishnan; Mertens, Fredrik (2002). Pathology and Genetics of Tumours of Soft Tissue and Bone (باللغة الإنجليزية). IARC. صفحة 20. . مؤرشف من الأصل في 21 ديسمبر 2019.
- Bancroft LW, Kransdorf MJ, Peterson JJ, O'Connor MI (October 2006). "Benign fatty tumors: classification, clinical course, imaging appearance, and treatment". Skeletal Radiol. 35 (10): 719–33. doi:10.1007/s00256-006-0189-y. PMID 16927086.
- Olson, James Stuart (1989). The History of Cancer: An Annotated Bibliography (باللغة الإنجليزية). ABC-CLIO. صفحة 15. . مؤرشف من الأصل في 12 أغسطس 2018.
- Leffell DJ, Braverman IM (August 1986). "Familial multiple lipomatosis. Report of a case and a review of the literature". J. Am. Acad. Dermatol. 15 (2 Pt 1): 275–9. doi:10.1016/S0190-9622(86)70166-7. PMID 3745530.
- Toy BR (October 2003). "Familial multiple lipomatosis". Dermatol. Online J. 9 (4): 9. PMID 14594582. مؤرشف من الأصل في 30 سبتمبر 2012.
- Arlotta P, Tai AK, Manfioletti G, Clifford C, Jay G, Ono SJ (May 2000). "Transgenic mice expressing a truncated form of the high mobility group I-C protein develop adiposity and an abnormally high prevalence of lipomas". J Biol Chem. 275 (19): 14394–400. doi:10.1074/jbc.M000564200. PMID 10747931.
- Signorini M, Campiglio GL (March 1998). "Posttraumatic lipomas: where do they really come from?". Plast. Reconstr. Surg. 101 (3): 699–705. doi:10.1097/00006534-199803000-00017. PMID 9500386.
- Aust MC, Spies M, Kall S, Jokuszies A, Gohritz A, Vogt P (2007). "Posttraumatic lipoma: fact or fiction?". Skinmed. 6 (6): 266–70. doi:10.1111/j.1540-9740.2007.06361.x. PMID 17975353. مؤرشف من الأصل في 21 ديسمبر 2019.
- Rohit Sharma; Frank Gaillard; et al. "Lipoma". Radiopaedia. مؤرشف من الأصل في 11 يوليو 201927 سبتمبر 2018.
- Chernev I, Tingey S (2013). "Thenar intramuscular lipoma: A case report". J Med Cases. 4 (10): 676–8.
- Content originally copied from: Mak, Chee-Wai; Tzeng, Wen-Sheng (2012). "Sonography of the Scrotum". Sonography. doi:10.5772/27586. . from Kerry Thoirs (2012-02-03). Sonography. doi:10.5772/27586. . مؤرشف من الأصل في 27 يونيو 2019. , Published: February 3, 2012, under the CC-BY-3.0 license.
- Kim, Hei Sung (2016). "Lipoma on the antitragus of the ear". Journal of Clinical Research in Dermatology. 3 (2): 01–02. doi:10.15226/2378-1726/3/2/00121. ISSN 2378-1726.
- Lipomas في موقع إي ميديسين
- Salam GA (March 2002). "Lipoma excision". Am Fam Physician. 65 (5): 901–4. PMID 11898962. مؤرشف من الأصل في 11 مايو 2008.
- Dalal KM, Antonescu CR, Singer S (March 2008). "Diagnosis and management of lipomatous tumors". J Surg Oncol. 97 (4): 298–313. doi:10.1002/jso.20975. PMID 18286473.
- Al-basti HA, El-Khatib HA (2002). "The use of suction-assisted surgical extraction of moderate and large lipomas: long-term follow-up". Aesthetic Plast Surg. 26 (2): 114–7. doi:10.1007/s00266-002-1492-1. PMID 12016495.
- Bechara FG, Sand M, Sand D, et al. (2006). "Lipolysis of lipomas in patients with familial multiple lipomatosis: an ultrasonography-controlled trial". J Cutan Med Surg. 10 (4): 155–9. doi:10.2310/7750.2006.00040. PMID 17234112.