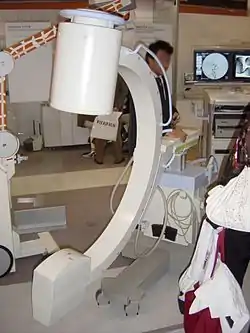
La coronarographie est une technique d'imagerie médicale utilisée en cardiologie pour visualiser les artères coronaires (gauche et droite) en cas de suspicion de maladie coronarienne. C'est un examen médical complémentaire invasif qui utilise la technique de radiographie aux rayons X et l'injection d'un produit de contraste iodé. Le coronarographiste est le médecin pratiquant l'examen.
Historique
La première insertion d'un cathéter souple dans le cœur à travers une veine périphérique (veine basilique du bras) a été faite par le Dr Werner Forssmann sur lui-même en 1929[1]. Il utilisa dans ce but une sonde urinaire et il contrôla la position de son extrémité dans les cavités droites de son cœur par radioscopie. Anecdotiquement, il devint par la suite, non pas cardiologue, mais urologue et sa méthode fut oubliée pendant des décennies.
En 1945, Radner propose de ponctionner l'aorte ascendante à travers le sternum pour injecter du contraste[2].
En 1941, Le Dr Cournand conçoit la première sonde intra artérielle. Il recevra le Prix Nobel de médecine et de physiologie en 1956 pour ces travaux. Le matériel est peu à peu amélioré par Judkins et Sones entre autres. En 1958, Sones fait la première injection « sélective » de manière accidentelle : il voulait visualiser une fuite de la valve aortique chez un jeune homme mais l'injection du produit de contraste a été faite, par erreur, à la naissance de la coronaire droite[3]. Sones complète son expérimentation mais ne publie ses premiers résultats qu'en 1962[4].
En 1953, le Dr Sven-Ivar Seldinger (1921-1998) propose sa méthode de ponction de vaisseaux qui porte son nom : la technique de Seldinger (utilisation d'un long guide métallique flexible pour introduire un cathéter). Elle sera utilisée dans le cadre de la coronarographie à partir de 1967 sous l'impulsion de Melvin P. Judkins[3].
Dans les années 1960, l'utilité de la technique est encore contestée, l'examen de référence restant la description de l'angine de poitrine par le patient, couplée à l'électrocardiogramme. La publication de Sones de 1966 permet d'inverser les choses, la coronarographie devenant l'examen de référence[5].
Le Dr Andreas Gruentzig fait la première angioplastie d'une artère coronaire en 1976 chez le chien, puis en 1977 chez l'homme.
À partir de la fin des années 1980, le film argentique (35 mm, visualisé par une « Tagarno ») fait place progressivement à l'enregistrement numérique des images.
Matériels
L'examen se fait dans une salle de radiologie adaptée comprenant :
- un appareil de radioscopie permettant l'émission de rayons X avec un système de visualisation en temps réel (amplificateur de brillance), fixé sur un arceau mobile (ce qui permet de pratiquer plusieurs incidences) ;
- une table mobile, sur laquelle s'allonge le patient, et qui peut être glissée sous l'appareil de scopie ;
- un système de visualisation et d'enregistrement de l'examen : dans les premières générations, le stockage se faisait sous forme de films de 32 mm à visualiser grâce à un projecteur. Actuellement, l'enregistrement est numérique, soit sur bandes magnétiques, soit sur disques optiques, soit sur DVD. L'examen du patient peut être gravé sur Cdrom pour lui être éventuellement remis. Le format de stockage répond à la norme DICOM, propre à toute imagerie médicale.
Chaque examen nécessite l'emploi de matériels à usage unique (c'est-à-dire jetés après utilisation) :
- sondes d'exploration : il s'agit de longs cathéters souples — tuyau creux — dont l'extrémité est préformée afin de permettre au praticien de pénétrer plus facilement dans les coronaires. Ils ont différents noms suivant leur courbure finale (par exemple « pig tail » pour un cathéter en forme de queue de cochon). Un examen diagnostic en utilise classiquement trois : une pour chaque coronaire (droite et gauche) et une pour l'injection dans le ventricule gauche (ventriculographie) ;
- solution injectable de contraste à base d'iode ;
- champs opératoires stériles, compresses, aiguilles, seringues, désilet (cathéter d'une dizaine de centimètres de longueur et de gros calibre permettant l'introduction et la manipulation des sondes)…
L'examen nécessite également un médecin coronarographiste ainsi qu'un manipulateur radio ou un infirmier, un chariot d'urgence contenant le matériel nécessaire à une réanimation cardiopulmonaire.
Réalisation
La voie (site de ponction) la plus utilisée est la voie fémorale. On peut utiliser la voie radiale (artère du poignet)[6] qui limite les risques d'hématome et autorise la déambulation juste après l'examen, ou la voie humérale. L'utilisation de la voie radiale diffère suivant les pays : en 2008, elle concerne plus de la moitié des procédures en France, moins du quart en Allemagne et seulement quelques pour cent aux États-Unis[7].
Avant l'examen
L'examen est expliqué au patient qui l'accepte en signant un formulaire (en France) stipulant qu'il a été informé sur la réalisation de cet examen et des risques de ce dernier (à l'exception d'un examen réalisé dans le cadre d'une urgence vitale où le patient arrive inconscient ou substantiellement désorienté).
Le patient est à jeun et a eu un contrôle de son ionogramme sanguin (fonction rénale), de son hémogramme et de son hémostase (recherche d'une anomalie de la coagulation). Il a été rasé soit au pubis et aux cuisses soit au bras. Une perfusion est mise en place.
Pendant l'examen
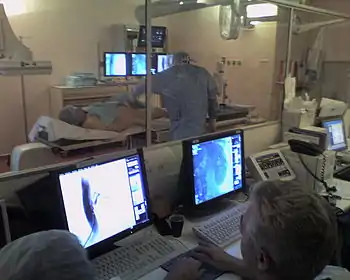
Le patient est mis torse nu sur la table d'examen. Un électrocardioscope de surveillance continu de son ECG est mis en place. Ses poignets ou aines sont badigeonnées avec un liquide antiseptique. Un champ stérile recouvre le patient.
Le coronarographiste est habillé de manière stérile (comme un chirurgien) avec gants et casaque au-dessus d'un tablier de plomb (radioprotection).
Il pratique une anesthésie locale par injection sous la peau de la région du poignet ou de l'aine d'un produit le plus souvent à base de xylocaïne. L'artère radiale ou fémorale est ensuite repérée au doigt (pulsations) et ponctionnée. Le désilet est mis en place suivant la technique de Seldinger (ponction de l'artère avec une aiguille de moyen calibre, introduction dans cette dernière d'un guide métallique, sorte de filin assez rigide, puis introduction du désilet par ce filin et retrait de ce dernier).
La sonde de coronarographie est ensuite montée à travers le désilet jusqu'à la coronaire (contrôle visuel par radioscopie) : la sonde va successivement dans l'artère fémorale, dans l'aorte abdominale puis thoracique, jusqu'à l'abouchement de la coronaire près de la racine de l'aorte ou par l'artère du bras. La sonde ne pénètre que très peu dans l'artère coronaire. Son bon positionnement est vérifié par l'injection d'une petite dose de produit de contraste. Une injection franche avec enregistrement de la scopie est faite, l'arceau étant positionné suivant des angles de rotation définis correspondant aux différentes incidences. On fait de même pour l'autre coronaire.
Si besoin, on termine l'examen par la montée d'une sonde par la même voie jusqu'à l'intérieur du ventricule gauche, à travers la valve aortique. L'injection et l'enregistrement, classiquement suivant deux incidences orthogonales, constitue la ventriculographie. Elle permet le calcul de la fraction d'éjection donnant un aperçu de la contractibilité du ventricule gauche en comparant les volumes sanguins opacifiés de celui-ci en diastole et en systole. Le rapport entre ces deux volumes est alors exprimé en pourcentage.
À la fin de l'examen, les sondes sont retirées, puis le désilet, et l'artère radiale ou fémorale est comprimée manuellement pour éviter un saignement. Un pansement compressif (paquet de compresses serrées) est mis en place et le patient peut regagner sa chambre ; il existe des systèmes de fermeture vasculaire (Angio-Seal™, systèmes de suture artérielle) comme alternatives aux pansements compressifs.
La coronarographie simple dure moins de trente minutes.
L'examen n'est pas douloureux (la seule partie désagréable pouvant être l'anesthésie locale). Il peut être inconfortable par l'allongement sur une table relativement dure. Chaque injection de produits de contraste peut être accompagnée d'une brève sensation de chaleur.
Après l'examen
Le patient peut manger quelques heures après la fin de l'examen (risque de nausées dues aux produits iodés). Le patient est en lit strict pendant 24 heures, pour les passages fémorales, aucun lit strict pour les autres techniques. Le pansement compressif est gardé plusieurs heures après la coronarographie. Il est alors enlevé si l'état local est satisfaisant. Un contrôle biologique de la fonction rénale peut être fait le lendemain. Le plus souvent, le patient peut rentrer à son domicile le lendemain de l'examen. Si un système de fermeture vasculaire a été utilisé en fin d'examen, le patient est informé que si un éventuel nouvel examen artériographique devait lui être pratiqué dans les 90 jours suivants, une autre voie devra être choisie, différente de celle utilisée initialement.
Indications
La coronarographie est l'examen de référence en cas de suspicion de maladie des artères coronaires : angor, infarctus du myocarde ou ischémie myocardique silencieuse.
Elle doit être faite à partir d'un certain âge chez tout patient devant être opéré du cœur (ce qui permet la correction simultanée des lésions sur des artères coronaires).
La coronarographie doit être discutée au cas par cas pour la surveillance des procédures de revascularisation (angioplastie des artères coronaires ou pontage aorto-coronarien).
La coronarographie peut être proposée pour explorer une insuffisance cardiaque stabilisée pouvant être révélatrice d'une maladie des coronaires.
Accidents et incidents
Ils sont rares et le plus souvent bénins :
- dues à la ponction de l'artère :
- infections,
- hémorragies rares, le plus souvent formation d'un hématome dans la plupart des cas résolutif de manière spontanée,
- formation d'un anévrisme artériel, voire d'une fistule artério-veineuse, nécessitant une réparation chirurgicale ;
- dues à l'injection du produit iodé :
- allergie, pouvant être prévenue par des médicaments (antihistaminiques),
- insuffisance rénale. Le risque est d'autant plus grand si la fonction rénale avant l'examen est dégradée. Le risque est minimisé si on limite la quantité totale d'iode injectée et si on assure une bonne hydratation du patient.
Plus rarement, la coronarographie peut provoquer une insuffisance cardiaque ou un accident vasculaire cérébral. Il n'est pas rare que l'injection dans le ventricule provoque des extrasystoles, provoquant quelques palpitations. Exceptionnellement ces dernières peuvent conduire à une tachycardie ou à une fibrillation ventriculaire réversible après une défibrillation (choc électrique externe).
Techniques complémentaires
La coronarographie peut être complétée par :
- un test de provocation d'un spasme coronarien (injection de méthylergométrine permettant de visualiser une réduction importante du calibre de l'artère, réversible après administration d'un dérivé nitré) ;
- un doppler intracoronaire. La tête de la sonde est un cristal piézoélectrique permettant l'émission et la réception d'ultrasons. Cet examen permet de mesurer la vitesse du sang dans l'artère et, parfois, de mieux appréhender le degré de rétrécissement de celle-ci. Cette technique est peu employée et réservée à des cas bien spécifiques ;
- la mesure de la réserve coronaire par mesure de la différence de pression en aval et en amont d'un rétrécissement artériel.
- une échographie intracoronaire. La sonde est proche de celle décrite ci-dessus. Elle est reliée à un échographe et permet de visualiser directement le calibre de l'artère. C'est une technique lourde et onéreuse, dont l'utilité reste à évaluer ;
- un cathétérisme droit : une sonde est montée, cette fois-ci par la veine fémorale, à travers l'oreillette droite, le ventricule droit, l'artère pulmonaire jusqu'à sa distalité. Les pressions intra cardiaques sont mesurées ainsi que le débit ;
- une angioplastie coronaire qui peut être faite dans la foulée en cas de sténose d'une coronaire.
Techniques alternatives
La coronarographie, même si elle peut paraître lourde en moyens, reste irremplaçable car c'est l'examen le plus précis, et elle permet parfois de traiter une lésion par angioplastie dans un même temps.
Seul le scanner coronaire multi-barrettes permet de visualiser de manière satisfaisante les gros troncs coronaires mais la visualisation des artères distales reste médiocre. De plus c'est un examen qui irradie sensiblement plus que la coronarographie et il ne permet pas de traiter les artères malades.
Notes et références
- ↑ (en)Forssman W, Catheterization of the right heart, Klin Wochenschr, 1929;8:2085-2087
- ↑ (en)Radner S, An attempt at the roentgenologic visualization of coronary blood vessels in man, Acta Radiol, 1945;26:497–502
- 1 2 (en)Bruschke AV, Sheldon WC, Shirey EK, Proudfit WL, A Half century of selective coronary arteriography, J Am Coll Cardiol, 2009;54:2139-2144
- ↑ (en)Sones FM, Shirey EK, Cine coronary arteriography, Mod Concepts Cardiovasc Dis, 1962;31:735–738
- ↑ (en)Proudfit WL, Shirey EK, Sheldon EC, Sones FM, Selective cine coronary arteriography: Correlation with clinical findings in 1,000 patients, Circulation, 1966;33:901–910
- ↑ vidéo (en anglais) sur la voie radiale
- ↑ Caputo RP, Tremmel JA, Rao S et al. Transradial arterial access for coronary and peripheral procedures: executive summary by the Transradial Committee of the SCAI, Catheter Cardiovasc Interv, 2011;78:823-839
Voir aussi
- Cathétérisme cardiaque