| Causes | Staphylocoque doré ou Streptococcus pyogenes |
|---|
| Médicament | Céfuroxime, céfadroxil et mupirocine |
|---|---|
| Spécialité | Dermatologie |
| CISP-2 | S84 |
|---|---|
| CIM-10 | L01 |
| DiseasesDB | 6753 |
| MedlinePlus | 000860 |
| eMedicine | 965254 |
| MeSH | D007169 |
| Patient UK | Impetigo-pro |
![]() Mise en garde médicale
Mise en garde médicale
L'impétigo est une infection cutanée superficielle bactérienne, due à un streptocoque (Streptococcus pyogenes) et/ou à un staphylocoque (Staphylococcus aureus). C'est une pathologie autoinoculable et non immunisante. Contrairement aux croyances populaires, l'impétigo ne surgit pas par suite d'un manque d'hygiène mais sa guérison impose, outre une antibiothérapie (pour les formes dites « simples ») et des antiseptiques, une bonne hygiène.
Il est contagieux avec de petites épidémies familiales ou de collectivités qui justifient l’éviction scolaire. Chez l’adulte, un impétigo témoigne presque toujours de lésions cutanées préexistantes, en particulier d’une ectoparasitose, car les bactéries s'introduisent dans la peau à travers les lésions diverses. On peut ainsi voir apparaître l'impétigo à la faveur de diverses maladies de peau (comme l'eczéma, la gale ou une pédiculose), ou simplement à la suite d'égratignures et de piqures d'insectes.
Diagnostic
Forme habituelle de l'enfant
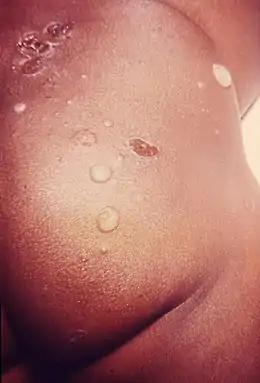
Les lésions élémentaires provoquent une éruption de vésicules ou petites bulles translucides qui, au bout de quelques heures, se troublent et deviennent des pustules qui éclatent en libérant leur contenu qui forme une croûte jaunâtre en se desséchant. Ces croûtes sont dites « mélicériques », c’est-à-dire ont un aspect de « miel ».
L'impétigo apparaît surtout au niveau du visage, notamment sur le pourtour du nez et de la bouche en raison de la présence importante des bactéries à ce niveau. Il peut cependant apparaître sur d'autres parties du corps comme le cuir chevelu, les bras et les jambes en raison du portage manuel.
En principe, une fois disparues, les lésions ne laissent aucune cicatrice (sauf en de rares cas).
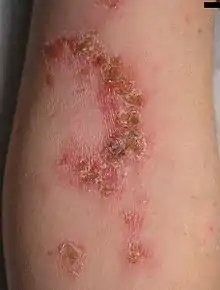
Impétigo bulleux

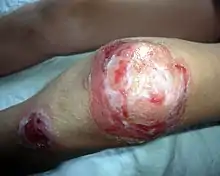
Il s'agit de la forme caractéristique pouvant être observée autant chez le nouveau-né que chez l'enfant[1],[2]. Il a une origine bactérienne (streptocoque ou staphylocoque, mais plus souvent qu'autrement de type staphylocoque). Visuellement parlant, lorsque les bulles débutent, on pourrait croire que l'on a affaire à une simple ampoule (mince peau surélevée qui ne semble plus attachée à la peau, couleur rougeâtre). Les bulles sont d'abord petites, mais plus l'infection se propage, plus les bulles deviennent de grande taille. Les bulles suintent et produisent un liquide très invasif (le liquide desquame rapidement le pourtour des bulles et permet ainsi d'agrandir la plaie[1]. La consultation d'un professionnel de santé s'impose car, lorsque le liquide coule à côté de la plaie, une nouvelle bulle se crée, à cause du contact du liquide qui se répand sur la peau saine, agrandissant à chaque fois la première bulle. Le pourtour de chaque bulle est donc mince, blanchâtre et entouré d'un érythème diffus. Lorsque les bulles sont petites et traitées rapidement, une pommade vendue en pharmacie (Bactroban) peut suffire, mais lorsque les bulles sont de grandes dimensions, un antibiotique intraveineux peut être nécessaire, en plus d'une pommade. Les lésions aboutissent à des croûtes qui sèchent et tombent rapidement, ne laissant aucune cicatrice si on ne les touche pas.
Impétigo miliaire
Fait de vésicules confluentes en nappes. Impétigo sec et circiné réalisant des petites plaques à bordure polycyclique faite de vésicules confluentes.
Complications
Le syndrome d’épidermolyse staphylococcique
Également appelé nécrose épidermique toxique, ou syndrome de la peau ébouillantée. Il apparaît lors d'infections systémiques (générales) par des souches de Staphylococcus aureus sécrétant des toxines particulières détruisant les desmosomes, les exfoliatines[2].
Il se caractérise par un décollement et une destruction de l’épiderme en de multiples endroits (lambeaux). Il s’accompagne d’une altération importante de l’état général avec de la fièvre et une déshydratation.
L’ecthyma
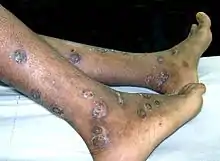
Il s'agit d'une forme creusante dite douloureuse d'impétigo. Il est localisé généralement au niveau des membres inférieurs. Cette forme se retrouve le plus généralement chez des sujets fragiles comme les alcooliques, les diabétiques, les immunodéprimés, les sujets dénutris et à hygiène précaire. L’ecthyma débute comme un impétigo banal sous la forme d’une bulle ou d’une pustule. La croûte qui remplace la pustule est très large, arrondie, noirâtre, mesurant de 10 à 20 mm de diamètre. L’ecthyma peut constituer le point de départ d’un véritable ulcère de jambe et prendre une allure extensive.
Évolution
Elle est rapidement favorable, évoluant sans cicatrice en moins de deux semaines[3]. Il est très rare qu’un impétigo devienne, par lésions desquamantes, la porte d’entrée d’une infection sévère à streptocoque ou à staphylocoque[4].
Traitement
Traitement local
Un traitement local peut suffire dans les formes très peu étendues; il consiste dans le ramollissement des croûtes, en pulvérisant dessus de l’eau de Dalibour et en appliquant[2] :
- antiseptiques (chlorhexidine…)
- antibiotiques topiques (acide fusidique, ciprofloxacine…).
Traitement antibiotique
Il est le plus souvent prescrit. Un traitement par voie générale peut être nécessaire si les lésions sont trop étendues ou si la certitude que les soins locaux seront appliqués correctement n'est pas absolue. Mais en cas de lésions peu étendues (< 2 % de la surface corporelle) on utilise, après avoir si besoin ramolli les croûtes à la vaseline, des antibiotiques locaux tels que :
- Mupirocine (en pommade) ;
- Auréomycine (en pommade),
- Fucidine (en crème) ;
- rétapamuline (en pommade) en cas de suspicion d'infection par Staphylococcus aureus ou Streptococcus pyogenes, non disponible en France
- Miconazole (antibiotique et antifongique à large spectre)
Sinon, le choix de l’antibiotique par voie générale porte sur les familles suivantes :
- Macrolide ;
- Acide fusidique en comprimés ou liquide ;
- Pénicilline ;
- Synergistine comme la Pristinamycine ;
- Fluoroquinolone comme la Ciprofloxacine.
Mesures complémentaires
- éviction de collectivité de 72 heures si les lésions ne sont pas recouvrables
- traitement de la fratrie ;
- prélèvement et traitement des gîtes pour toute la famille en cas de récidive.
Références
- 1 2 (en) Shamez Ladhani, « Staphylococcal scalded skin syndrome », Archives of Disease in Childhood, vol. 78, no 1, , p. 85-88 (ISSN 1468-2044, PMID 9534685, DOI 10.1136/adc.78.1.85, lire en ligne, consulté le ).
- 1 2 3 Boudghène-Stambouli O., « Impetigo », sur www.therapeutique-dermatologique.org, (consulté le ).
- ↑ (en) Charles Cole et John Gazewood, « Diagnosis and treatment of impetigo », American family physician, vol. 75, no 6, , p. 859-864 (ISSN 0002-838X, PMID 17390597, lire en ligne, consulté le ).
- ↑ (en) Maja Mockenhaupt, Marco Idzko, Martine Grosber, Erwin Schöpf, Johannes Norgauer, « Epidemiology of Staphylococcal Scalded Skin Syndrome in Germany », Journal of Investigative Dermatology, vol. 124, no 4, , p. 700-703 (ISSN 0022-202X, PMID 15816826, DOI 10.1111/j.0022-202X.2005.23642.x, lire en ligne, consulté le ).
- (fr) J. MAZEREEUW-HAUTIER. Formation médicale continue - Clinique - Impétigo. Ann Dermatol Venereol. 2006;133:194-207. Sur le site de la Société française de dermatologie et pathologies sexuellement transmissibles.