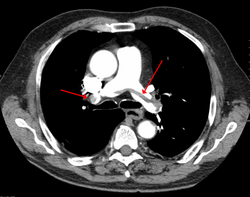
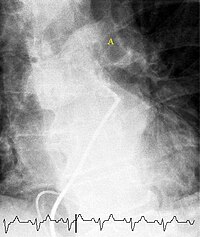
الانصمام الرئوي (pulmonary embolism) جلطة الشريان الرئوي هو انسداد الشريان الرئوي أو أحد فروعه، عادة ما يحدث عندما تتكون تجلطات في أوردة الساق وتنفصل لتنتقل وتستقر في الشرايين الرئوية مسببة انسداداً كاملاً أو جزئياً لها، أهم الأعراض الملاحظة في حالات الانصمام الرئوي: ضيق التنفس وألم الصدر وتزايد في سرعة التنفس ودقات القلب.[1][2][3] يتم تشخيص داء الانصمام الرئوي بالطرق الشعاعية عن طريق التصوير الطبقي المحوري أو من خلال الصور النووية للرئتين، ويكون العلاج عادة بالعقاقير المضادة للتخثر كالهيبارين والوارفرين، حالات الانصمام الرئوي قاتلة في 26% من الحالات.
أسباب المرض
انصمام (انفصال عن سطح الوعاء الدموي) الخثرات المتكونة في الأوردة وانتقال هذه الخثرات إلى شرايين الرئة هو السبب الأكثر شيوعاً على الإطلاق في حدوث الانصمام الرئوي، في حالات نادرة يكون الانصمام الرئوي نتيجة انسداد الشرايين الرئوية بصمة من الدهن أو نقي العظم أو السائل السلوي (الصاء).
عوامل الخطر
هنالك عدة عوامل خطر تزيد من احتمالية الإصابة بالانصمام الرئوي منها:
- الخثار الوريدي العميق.
- عدم الحركة نتيجة جراحة أو كسر أو حادث أو أي إعاقة حركية.
- التدخين.
- موانع الحمل المحتوية على هرمون الاستروجين.
- حالات الأهبة التخثرية الجينية منها والمكتسبة.
الأعراض السريرية
أعراض الانصمام الرئوي تشمل ما يلي:
حوالي 15% من الوفيات المفاجئة تحدث نتيجة الانصمام الرئوي.
التشخيص
أهم طريقة لتشخيص الحالة هي الصورة السريرية، فهي أكثر الطرق استعمالاً، وتعرف بـ"حرز ويلز" [4] ومعايير هذا الحرز هي:
- الاشتباه بالإصابة بالخثار الوريدي العميق / جلطة الساق. (3 نقاط)
- احتمالية التشخيص البديل هي أقل من احتمالية تشخيص الانصمام الرئوي. (3 نقاط)
- تسرع القلب. 1.5 نقطة
- استيقاف (عدم الحركة) أو أي عمل جراحي خلال الأسابيع الأربعة الماضية. (1.5 نقطة)
- تاريخ سابق بالإصابة بالخثار الوريدي العميق أو الانصمام الرئوي. (1.5 نقطة)
- نفث الدم. (1 نقطة)
- خبث سرطاني. (1 نقطة)
التفسير التقليدي
- إذا كان المجموع (الحرز) أكتر من 6 نقاط: فالقابلية عالية (59 %)[5][6]
- إذا كان المجموع (الحرز) من 2-6 نقاط: فالقابلية متوسطة (29 %)
- إذا كان المجموع (الحرز) أقل من 2 نقطة: فالقابلية منخفضة (19 %)
التفسير البديل
- إذا كان المجموع أكثر من 4 نقاط فالقابلية جيدة ويجب إجراء الفحوصات الشعاعية لتأكيد التشخيص.
- إذا كان المجموع دون 4 نقاط فالقابلية منخفضة وينصح بإجراء فحص D-Dimer للتأكد من انتفاء وجود المرض.
فحوصات مخبرية
من أهم التحاليل المخبرية المستخدمة في تشخيص الانصمام الرئوي فحص مستوى D-Dimer في الدم، وجود مستوى طبيعي ل D-Dimer في الدم كافٍ لنفي تشخيص الانصمام الرئوي [7]، من الفحوصات المخبرية الأخرى المستخدمة في تشخيص الانصمام الرئوي: تعداد الدم الكامل وسرعة تجلط الدم، كما تجرى بعض التحاليل الدموية كإجراء وقائي ومنها فحص وظائف الكبد والكلى ومعدلات الشوارد وسرعة تثفل الدم.
تشخيص شعاعي
أفضل تصوير شعاعي متاح لتشخيص الانصمام الرئوي هو تخطيط الأوعية الدموية في الرئة، ولكن نظرً لكون هذا الإجراء باضعاً (Invasive) وينطوي على بعض المضاعفات الجانبية فإن استخدامه يبقى محدوداً.
تصوير طبقي محوسب
التصوير الطبقي المحوسب للرئة والمصحوب باستخدام الصبغة المشعة في الوريد أصبح واسع الانتشار والاستخدام في تشخيص المرضى المشتبه بإصابتهم بالانصمام الرئوي، لهذا النوع من التصوير حساسية تبلغ 83% ودقة نوعية تصل إلى 96%.[8].[9]
مسح التهوية والتروية الرئوي
مسح التهوية والتروية الرئوي هو شكل من التصوير الشعاعي التشخيصي هدفه تقييم التروية والتهوية في الرئتين ويستخدم في تشخيص الانصمام الرئوي، مبدأ عمله هو كالتالي:
- الجزء المتعلق بالتهوية يتم من خلال جعل المريض يستنشق هواء يحتوي على غاز الزينون أو التكنيشيوم.
- الجزء المتعلق بالتروية يتم فحصه من خلال حقن المريض بالتكنيشيوم أو أي صبغة مشعة.
- يتم تصوير الصدر بكاميرا غاما عقب ذلك.
استخدام هذه التقنية أقل شيوعاً من الالتصوير الطبقي المحوسب للرئة وذلك لعدم توفر هذه التقنية في كل المستشفيات كما أن دقة الالتصوير الطبقي المحوسب للرئة أصبحت أعلى، تستخدم هذه التقنية حالياً في حالات الحمل والحساسية للصبغات المشعة أو اليود المشع.[10]
صورة الصدر الشعاعية
تستخدم هذه التقنية لنفي وجود أي مرض صدري آخر كذات الرئة أو استرواح الصدر أو أي كسر في عظام القفص الصدري،
تصوير تصواتي (فوق صوتي)
التصوير فوق الصوتي أو التخطيط التصواتي لأوعية الساق الدموية مهم لتقييم وجود أي خثار في أوردة الساق، يعد الإثبات بالإصابة بالخثار الوريدي العميق / جلطة الساق دليلاً هاماً على القابلية العالية للإصابة بالانصمام الرئوي.
تخطيط القلب الكهربائي
تخطيط القلب الكهربائي هو إجراء روتيني لأي مريض يأتي بألم في الصدر ويستخدم لإثبات أو نفي وجود احتشاء العضلة القلبية أو الذبحة الصدرية، كما لوحظ وجود 3 علامات كلاسيكية على تخطيط القلب الكهربائي في حالات الانصمام الرئوي وهي:
- موجة S كبيرة على القطب الأول I
- موجة Q كبيرة على القطب الثالث III
- موجة T معكوسة على القطب الثالث III
تظهر هذه العلامات لدى 20% من حالات الانصمام الرئوي ولكنها قد تظهر أيضاً في أمراض صدرية أخرى مما يجعلها غير دقيقة الأمر الذي يقلل من أهميتها التشخيصية.[11][12]
العلاج
في الغالبية العظمى يكون علاج مرضى الانصمام الرئوي هو عبر الأدوية المضادة للتجلط أشهرها الهيبارين والوارفرين، أحياناً يتطلب علاج المريض بعض العلاجات المساندة كالأكسجين ومسكنات الآلام، في حالات الانصمام الرئوي التي تسبب عدم استقرار الديناميكية الدموية يكون الانصمام بالغاً وغالبا ما يكون كليا (احتشائي) ومتوضعاً في الشريان الرئوي الرئيسي، الأمر الذي يتطلب العلاج بانزيمات انحلال الخثرة لفك الاحتشاء وإعادة تدفق الدم.
مضادات التخثر
في غالبية الحالات تكون مضادات التخثر عماد العلاج، الهيبارين والهيبارين ذو الوزن الجزيئي المنخفض يكونان العقار المستخدم في البداية ثم يحول المريض إلى العلاج بالوارفرين، معظم حالات الانصمام الرئوي تستدعي الإدخال للمستشفى بهدف المراقبة والعلاج ويستوجب العلاج بالعقاقير مضادة التخثر المتابعة عبر فحوصات سرعة تجلط الدم وعدد الصفائح الدموية والفحص العالمي المعادل روبية هندية، عند العلاج بالوارفرين يجب ابقاء مستوى روبية هندية بين 2-3 وبين 2.5-3.5 في حال كان المريض قد تعرض لحالة انصمام رئوي أو خثار وريدي عميق سابقاً.
- يعطى المريض الهيبارين داخل المستشفى في المرحلة المبكرة من العلاج.
- يتم استبدال الهيبارين بالوارفرين خلال الأيام الخمسة الأولى من العلاج.
- قد يضطر المريض إلى الاستمرار على الهيبارين وعدم التحويل إلى الوارفرين في حالة الحمل أو الحساسية لعقار الوارفرين.
- يستمر العلاج بالعقاقير المضادة للتخثر لمدة 3-6 أشهر في حال عدم وجود إصابة سابقة بالانصمام الرئوي أو الخثار الوريدي العميق، وفي حال وجود إصابة سابقة بأي منهم يكون العلاج بمضادات التخثر لازماً مدى الحياة.
مصفاة الوريد الأجوف السفلي
يتم وضع مصفاة في الوريد الأجوف السفلي عندما يكون العلاج بمضادات التخثر غير ممكن، يتم وضع المصفاة عادة من خلال الولوج عبر الوريد الودجي أو الوريد الفخذي ويتم تثبيت المصفاة عادة في الوريد الأجوف السفلي قبل نقطة الالتقاء مع الوريد الكلوي.[13]
انزيمات إحلال الخثرة
يتم استخدام انزيمات إحلال الخثرة في الحالات بالغة الخطورة من الانصمام الرئوي في حال كان التدخل الجراحي متعذراً أو غير ممكن، من المضاعفات الخطرة للعلاج حصول نزيف أو جلطة دماغية.[14]
العمل الجراحي
التدخل الجراحي في حالات الانصمام الرئوي الحادة يكون عبر استئصال الخثرة من شرايين الرئة وقد تراجع استخدام هذا الحل الجراحي نظراً لخطورته ونتائجه غير المشجعة، ويبقى استعمال هذا الحل مجدياً في حالات الانصمام الرئوي المزمنة والتي تسبب ارتفاع ضغط الدم الرئوي.
الوقاية من الانصمام الرئوي
تبدأ الوقايةُ من الانصمام الرئوي بالوقاية من التخثر الوريدي العميق. ومن المهمِّ معرفةُ ما إذا كان الشخص معرضاً لخطر الإصابة بالتخثر الوريدي العميق، واتِّخاذ خطوات تخفِّف من خطر الإصابة به. للوقايةِ من الإصابة بالتخثر الوريدي العميق والانصمام الرئوي، من المهمِّ تحريكُ عضلات الساقين عندَ الجلوس لفترة طويلة في أثناء السفر. ومن الضَّروري لمريض الجراحة أو لطريح الفراش النهوضُ من السرير والمشي حالما يستطيع. كما يُمكن أيضاً تناولُ أدوية تمنع حُدوثَ الخثرات بعدَ أنواع معيَّنة من الجراحة، وذلك وفقَ توصية الطبيب. ويجب الحرصُ على الالتزام بتعاليم الطبيب للتأكُّد من فعَّالية ما تقوم به في الوقاية من الخثرات. إذا كان المريضُ قد أُصيبَ من قَبلُ بالخُثار الوريدي العميق أو بالانصمام الرئوي، فمن الممكن اتِّخاذ خطوات أخرى للوقاية من تشكُّل خَثرات دموية جديدة. يجب مراجعةُ الطبيب بصورة منتظمة. كما يجب ارتداءُ الجوارب الضاغطة للوقاية من التورُّم المُزمن في الساقين بسبب الخُثار الوريدي العميق، وذلك تبعاً لتوصيات الطبيب. يجب الاتِّصالُ بالطبيب فوراً في حال ملاحظة أيِّ عرض من أعراض الانصمام الرئوي أو الخُثار الوريدي العميق.[15]
معرض صور
انظر أيضاً
المراجع
- Walker RH, Goodwin J, Jackson JA (17 October 1970). "Resolution of Pulmonary Embolism". British Medical Journal. 4 (5728): 135–9. doi:10.1136/bmj.4.5728.135. PMC . PMID 5475816.
- Chatterjee, Saurav; Chakraborty, Anasua; Weinberg, Ido; Kadakia, Mitul; Wilensky, Robert L.; Sardar, Partha; Kumbhani, Dharam J.; Mukherjee, Debabrata; Jaff, Michael R.; Giri, Jay (18 June 2014). "Thrombolysis for Pulmonary Embolism and Risk of All-Cause Mortality, Major Bleeding, and Intracranial Hemorrhage". JAMA. 311 (23): 2414. doi:10.1001/jama.2014.5990.
- van Es, N; van der Hulle, T; Büller, HR; Klok, FA; Huisman, MV; Galipienzo, J; Di Nisio, M (22 November 2016). "Is stand-alone D-dimer testing safe to rule out acute pulmonary embolism?". Journal of thrombosis and haemostasis : JTH. 15: 323–328. doi:10.1111/jth.13574. PMID 27873439.
- Neff MJ (2003). "ACEP releases clinical policy on evaluation and management of pulmonary embolism". American family physician. 68 (4): 759–60. PMID 12952389. مؤرشف من الأصل في 15 مايو 2008.
- Stein PD, Woodard PK, Weg JG, Wakefield TW, Tapson VF, Sostman HD, Sos TA, Quinn DA, Leeper KV, Hull RD, Hales CA, Gottschalk A, Goodman LR, Fowler SE, Buckley JD (2007). "Diagnostic pathways in acute pulmonary embolism: recommendations of the PIOPED II Investigators". Radiology. 242 (1): 15–21. doi:10.1148/radiol.2421060971. PMID 17185658.
- Yap KS, Kalff V, Turlakow A, Kelly MJ (2007). "A prospective reassessment of the utility of the Wells score in identifying pulmonary embolism". Med. J. Aust. 187 (6): 333–6. PMID 17874979.
- Bounameaux H, de Moerloose P, Perrier A, Reber G (1994). "Plasma measurement of D-dimer as diagnostic aid in suspected venous thromboembolism: an overview". Thromb. Haemost. 71 (1): 1–6. PMID 8165626.
- Schaefer-Prokop C, Prokop M (2005). "MDCT for the diagnosis of acute pulmonary embolism". European radiology. 15 Suppl 4: D37–41. PMID 16479644.
- Stein PD, Fowler SE, Goodman LR; et al. (2006). "Multidetector computed tomography for acute pulmonary embolism". N. Engl. J. Med. 354 (22): 2317–27. doi:10.1056/NEJMoa052367. PMID 16738268.
- Anderson DR, Kahn SR, Rodger MA; et al. (2007). "Computed tomographic pulmonary angiography vs ventilation-perfusion lung scanning in patients with suspected pulmonary embolism". JAMA. 298 (23): 2743–53. doi:10.1001/jama.298.23.2743. PMID 18165667.
- McGinn S, باول دودلي وايت (1935). "Acute cor pulmonale resulting from pulmonary embolism". J Am Med Assoc. 104: 1473–80.
- Rodger M, Makropoulos D, Turek M; et al. (2000). "Diagnostic value of the electrocardiogram in suspected pulmonary embolism". Am. J. Cardiol. 86 (7): 807–9, A10. doi:10.1016/S0002-9149(00)01090-0. PMID 11018210.
- Decousus H, Leizorovicz A, Parent F, Page Y, Tardy B, Girard P, Laporte S, Faivre R, Charbonnier B, Barral F, Huet Y, Simonneau G (1998). "A clinical trial of vena caval filters in the prevention of pulmonary embolism in patients with proximal deep-vein thrombosis. Prévention du Risque d'Embolie Pulmonaire par Interruption Cave Study Group". N Engl J Med. 338 (7): 409–15. doi:10.1056/NEJM199802123380701. PMID 9459643.
- Dong B, Jirong Y, Liu G, Wang Q, Wu T (2006). "Thrombolytic therapy for pulmonary embolism". Cochrane Database Syst Rev (2): CD004437. doi:10.1002/14651858.CD004437.pub2. PMID 16625603.
- موسوعة الملك عبدالله بن عبدالعزيز العربية للمحتوى الصحي