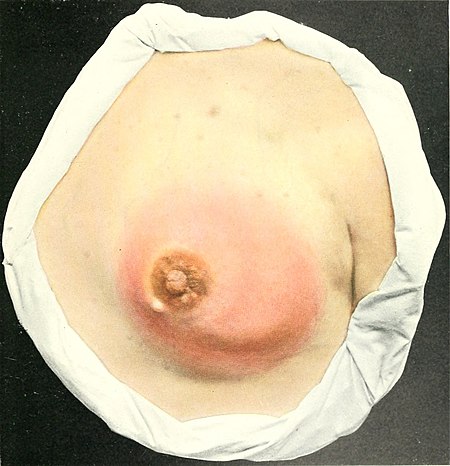
الْتِهابُ الثَّديِ أو التهاب الضَّرع (Mastitis) هو التهاب أنسجة الثدي عادةً بسبب العدوى. المكورات العنقودية الذهبية هي العامل المسبب الأكثر شيوعًا، ولكن قد تكون العنقودية البشروية والعقديات سببًا كذلك.[1]
| التهاب الثدي | |
|---|---|
| معلومات عامة | |
| الاختصاص | طب النساء، وطب الأسرة |
| من أنواع | أمراض الثدي، وصعوبات الرضاعة الطبيعية، ومرض التهابي، وأمراض الجهاز التناسلي |
يمكن تصنيف التهاب الثدي على أنه ركود الحليب، والالتهابات، والخراج غير المعدي أو المعدي. من المستحيل ربط هذا التصنيف مع الأعراض السريرية. على وجه الخصوص، ركود الحليب، والالتهابات غير المعدية والالتهابات المعدية والتي يمكن تمييزها فقط عن طريق عدد الكريات البيض وزراعة البكتيريا. لا يمكن استخدام أعراض مثل الحمى، وشدة الألم، والاحمرار أو البداية السريعة للأعراض للتمييز بينهم.
يمكن أن تكون أعراض المراحل المبكرة من التهاب الضرع: الألم الموضعي، والاحمرار، والتورم، وزيادة الحرارة. كما تظهر المراحل اللاحقة مع الأعراض الجهازية مثل الحمى والأعراض الشبيهة بالإنفلونزا، وفي حالات نادرة يمكن أن يحدث الخراج. ومع ذلك فمن الشائع جدًا أن تتطور الأعراض بسرعة كبيرة دون أي إنذار.
ليس من الضروري التوقف عن الرضاعة بسبب التهاب الضرع. في الواقع، الرضاعة هي الطريقة الأكثر فعالية لإزالة الانسداد وتخفيف الأعراض. الفطام المفاجئ يمكن أن يسبب تفاقم أعراض التهاب الضرع كما يسبب صدمة نقص صوديوم الدم في الرضيع. ولا يشكل استمرار الرضاعة الطبيعية أي خطر على الرضيع، وهو مفيد جدًا للأم.
التهاب الضرع في الأبقار له أهمية اقتصادية كبيرة في الألبان.
مصطلحات
يختلف الاستخدام الشائع لمصطلح التهاب الضرع حسب المنطقة الجغرافية. يستخدم عادةً خارج الولايات المتحدة للحالات النفاسية وغير النفاسية، وفي الولايات المتحدة نادرًا ما يُستخدم مصطلح التهاب الضرع وإنما تُستخدم أسماء بديلة مثل توسع القنوات اللبنية، وخراج تحت الهالة.
التهاب الثدي الكيسي المزمن هو اسم مختلف (قديم) لمرض الثدي الكيسي الليفي.
الاستخدام الأمريكي: عادةً ما يشير التهاب الضرع إلى الأمهات المرضعات المصابات بأعراض العدوى الجهازية. وغالبًا ما تُسمَّى الحالات الأخف من التهاب الضرع النفاسي بتحفل الثدي.
العلامات والأعراض
عادة ما يؤثر التهاب الثدي الناتج عن الرضاعة على ثدي واحد فقط،[2] ويمكن أن تتطور الأعراض بسرعة. فعادةً ما تظهر العلامات والأعراض فجأة وتشمل:
- ألم شديد في الثدي ودفء ملمسه
- الشعور بالضيق العام أو الشعور بالمرض
- تورم الثدي
- ألم أو حرقان مستمر أو أثناء الرضاعة الطبيعية
- احمرار الجلد
- حمى (38.5 درجة سيليزية) أو أكثر[3]
- يمكن للثدي المصاب أن يبدأ بعد ذلك في الظهور ككتلة أو أحمر.
قد تعاني بعض النساء أيضًا من أعراض تشبه أعراض الإنفلونزا مثل:
- الأوجاع
- الرجفة والقشعريرة
- الشعور بالقلق أو الإجهاد
- التعب[4]
يجب إجراء اتصال مع مقدم الرعاية الصحية الذي يتمتع بكفاءة خاصة في الرضاعة الطبيعية بمجرد أن يتعرف المريض على مجموعة العلامات والأعراض. تعاني معظم النساء في البداية من أعراض تشبه الإنفلونزا وبعدها يلاحظن وجود منطقة حمراء على الثدي. أيضًا، يجب على النساء التماس الرعاية الطبية إذا لاحظن أي إفرازات غير طبيعية من الحلمات، وإذا كان ألم الثدي يجعل من الصعب العمل كل يوم، أو ألم الثدي غير المبرر.
خراج الثدي
خراج الثدي هو مجموعة من القيح التي تتطور في الثدي لأسباب مختلفة.[5] خلال الرضاعة، نادرًا ما يحدث خراج الثدي، تستشهد معظم المصادر بحوالي 0.4-0.5٪ من النساء المرضعات. وعوامل الخطر المعروفة هي السن أكثر من 30، والبِكرية (الحمل لأول مرة) وتأخُّر الولادة. لم تُظهر المضادات الحيوية فعالية في الوقاية من خراج الرضاعة ولكنها مفيدة لعلاج العدوى الثانوية.
قد يلعب الحُؤول الحرشفي المتقرن للقنوات اللبنية دورًا مماثلًا في التسبب في الخراج تحت الهالة.
الأسباب
منذ الثمانينات، غالبًا ما تم تقسيم التهاب الثدي إلى مجموعات فرعية معدي وغير معدي. ومع ذلك، [6] تشير الأبحاث الأخيرة إلى أنه قد لا يكون من الممكن جعل التقسيم بهذه الطريقة. وقد تبين أن أنواع وكميات البكتيريا الممرضة المحتملة في حليب الثدي لا ترتبط مع شدة الأعراض. وعلاوة على ذلك، على الرغم من أن 15٪ فقط من النساء المصابات بالتهاب الثدي في دراسة كفيست أُعطيت المضادات الحيوية، تعافى الجميع وعانى عدد قليل من الأعراض المتكررة. قد تتواجد البكتيريا المسببة للمرض في حليب العديد من الأمهات اللاتي يُرضعن طبيعيًا وراغبات في التبرع بحليب الثدي، دون ظهور أي أعراض لديهم لالتهاب الثدي.
عادةً يحدث التهاب الثدي عندما لا يتم إزالة الحليب بشكل صحيح من الثدي.[7] يمكن أن يؤدي ركود الحليب إلى انسداد قنوات الحليب في الثديين. وقد اقُترح أيضًا إمكانية انسداج قنوات الحليب نتيجة للضغط على الثدي، مثل الملابس الضيقة، على الرغم من وجود دلائل متفرقة على هذا الافتراض. وقد يحدث التهاب الثدي عندما لا يتعلق فم الطفل جيدًا أثناء الرضاعة.
تتطلب بعض النساء (حوالي 15٪ في دراسة كفيست) العلاج بالمضادات الحيوية للعدوى التي عادة ما تكون ناجمة عن بكتيريا من الجلد أو فم الطفل التي تدخل قنوات الحليب من خلال الآفات الجلدية للحلمة أو من خلال فتحة الحلمة. وعادة ما تكون العدوى بسبب المكورات العنقودية الذهبية.[8][9]
التهاب الثدي شائع جدًا بين النساء المرضعات. وتقدر منظمة الصحة العالمية أنه على الرغم من أن حالات الإصابة تتراوح بين 2.6٪ و 33٪، فإن الانتشار العالمي هو حوالي 10٪ من النساء المرضعات. معظم الأمهات اللواتي يطورن التهاب الثدي عادةً ما يكون ذلك في الأسابيع القليلة الأولى بعد الولادة. تحدث معظم التهابات الثدي خلال الشهر الأول أو الثاني بعد الولادة أو في وقت الفطام.[10] ومع ذلك، في حالات نادرة، قد يؤثر على النساء اللائي لا يرضعن.[11]
مسببات الأمراض المعدية المرتبطة عادة بالتهاب الثدي هي المكورات العنقودية الذهبية، والعصيات سلبية الغرام مثل إيشيرشيا كولاي والسالمونيلا، والمبيضات، وتم تحديد المستخفيات في حالات نادرة.[12]
تشير الأبحاث الأخيرة إلى أن مسببات الأمراض المعدية تلعب دورًا أصغر بكثير في التسبب مما كان يُفترض عادةً قبل بضع سنوات فقط. ومعظم الكائنات المُمْرِضة المُكتشَفة هي أنواع شائعة جدًا تشكل جزءًا طبيعيًا والكشف البسيط عن وجودها ليس كافيًا لإثبات دورها المسبب. علاوة على ذلك، هناك دلائل تشير إلى أن العلاج بالمضادات الحيوية قد يكون له تأثير ضئيل،[13][14] بشكل عام ليس هناك أدلة كافية لتأكيد أو دحض فعالية العلاج بالمضادات الحيوية لعلاج التهاب الثدي أثناء الرضاعة.[15]
يزيد وجود الشقوق أو القروح على الحلمات من احتمال العدوى. قد تسبب الملابس الضيقة أو حمالات الصدر غير المناسبة أيضًا مشاكل أثناء ضغطها على الثديين. هناك احتمال أن الرضع الذين يحملون مسببات الأمراض المعدية في أنوفهم يمكن أن يتسببوا في إصابة أمهاتهم؛[16] ولا تزال الأهمية السريرية لهذه النتيجة غير معروفة.
يمكن أن يكون التهاب الثدي، وكذلك خراج الثدي، ناجمًا عن الصدمة المباشرة إلى أنسجة الثدي (إصابة الثدي). يمكن أن تحدث مثل هذه الإصابة على سبيل المثال أثناء الأنشطة الرياضية[17] أو بسبب إصابات حزام الأمان.
يمكن أن يحدث التهاب الثدي أيضًا بسبب تلوث من جسم غريب، على سبيل المثال ثقب الحلمة.[18] وفي بعض الحالات النادرة يمكن أن يحدث التهاب الثدي أيضًا في الرجال.
عوامل الخطر
النساء اللواتي يرضعن عرضة للإصابة بالتهاب الثدي خاصةً إذا كان لديهن حلمات مشققة، أيضًا، تزيد فرص الإصابة بالتهاب الثدي إذا كانت المرأة تستخدم فقط وضعية واحدة للرضاعة الطبيعية أو ترتدي حمالة صدر غير مناسبة، والتي قد تحد من تدفق الحليب.[19]
قد تكون النساء المصابات بمرض السكري، أو مرض مزمن، أو مرض الإيدز، أو ضعف الجهاز المناعي أكثر عرضة لتطوير التهاب الثدي.
الفطام
يحدث احتقان الثدي أو التهاب الثدي بشكل متكرر بعد الفطام. وعادةً ما تعود الهرمونات المرتبطة بالحمل والرضاعة إلى مستوياتها الطبيعية بعد الفطام بفترة وجيزة، ولكن بالنسبة لبعض النساء يمكن أن يستغرق الأمر عدة أشهر، وهناك خطر متزايد لالتهاب الثدي قبل استقرار مستويات الهرمونات. تجنب الإجهاد مهم لأن نفس الهرمونات هي أيضًا هرمونات التوتر. وحتى بعد استقرار مستويات الهرمونات، يستغرق الأمر بعض الوقت للغدة الثديية لإعادة الثدي إلى حالته غير المُرضِعة فقد تكون عرضة بشكل خاص لالتهاب الثدي خلال هذا الوقت.
تُشفَى معظم حالات التهاب الثدي ما بعد الفطام بعلاج قليل نسبيًا. ويمكن أن يكون تكرار التهاب الثدي مؤشرًا على فرط برولاكتين الدم أو اضطرابات الغدة الدرقية، لذا يجب فحص الغدد الصماء.
يمكن استخدام الكمادات الباردة، والأعشاب أو الأدوية المثبطة للرضاعة.
تُستخدم المريمية عادةً للفطام، ولكن لا توجد أدبيات مراجعة معروفة حول هذا الموضوع. يمكن أن يحسن مستخلص كف مريم مستويات البرولاكتين التي قد تقلل خطر التكرار ولكن لا توجد معلومات متاحة للاستخدام في التهاب الثدي.
كثيرًا ما كانت تُستخدم الادوية المخفصة للبرولاكتين للفطام في الماضي ولكنها الآن أقل استخدامًا منذ الموافقة على بروموكريبتين للفطام. في حين لم يتم حل مسألة سلامة بروموكريبتين لأغراض الفطام تمامًا وأصبح من الواضح أنه لم يكن فعالًا جدًا بالجرعة المقررة.
الأدوية الأخرى المخفضة للبرولاكتين (كابيرغولين، ليسوريد) فعالة وآمنة ولكن لا تستخدم على نطاق واسع للفطام.
من المعروف أن التهاب الثدي الحبيبي (غير النفاسي) يحدث بمتوسط سنتين وتقريبًا يصل إلى 6 سنوات بعد الحمل. وهو حالة نادرة للغاية ويعتقد أنه في كثير من الحالات متعلق برد فعل المناعة الذاتية لبروتينات الحليب بعد تثبيط غير مكتمل لإفراز الحليب وفرط برولاكتين الدم.
الأنواع
يُطلق عليه التهاب الثدي النفاسي (أو التهاب الثدي نتيجة الرضاعة) عندما يحدث في الأمهات المرضعات وغير النفاسي إذا كان بسبب آخر. سرطان الثدي الالتهابي له أعراض مشابهة جدًا لالتهاب الثدي ويجب استبعاده.
التهاب الثدي النفاسي

التهاب الثدي النفاسي هو التهاب الثدي المرتبط بالحمل، والرضاعة الطبيعية أو الفطام. وأحد من أبرز الأعراض احتقان وتحفل الثدي، يعتقد أن يكون سببها قنوات الحليب المسدودة أو الحليب الزائد. تتراوح التقديرات اعتمادًا على المنهجية بين 5-33٪. ومع ذلك، يحدث الخراج في حوالي 0.4-0.5٪ من الأمهات المرضعات فقط.
التهاب الثدي غير النفاسي
- مقالة مفصلة: التهاب الثدي غير النفاسي
يصف مصطلح التهاب الثدي غير النفاسي الآفات الالتهابية في الثدي التي تحدث دون علاقة بالحمل والرضاعة الطبيعية. لا يتم استخدام أسماء التهاب الثدي غير النفاسي باستمرار وتشمل: التهاب الثدي، وخراج تحت الهالة، وتوسع القنوات الثديية، والتهاب حول القنوات، ومرض زوسكا وغيرها.
التشخيص
يمكن أن يتم تشخيص التهاب الثدي وخراج الثدي عادةً على أساس الفحص البدني. ويأخذ الطبيب أيضًا في الاعتبار علامات وأعراض الحالة.
ومع ذلك، إذا لم يكن الطبيب متأكدًا ما إذا كانت الكتلة خراج أو ورم، يمكن إجراء الموجات فوق الصوتية على الثدي. توفر الموجات فوق الصوتية صورة واضحة لأنسجة الثدي وقد تكون مفيدة في التمييز بين التهاب الثدي البسيط والخراج أو في تشخيص خراج عميق في الثدي. يتكون الاختبار من وضع مسبار الموجات فوق الصوتية على الثدي.
في حالات التهاب الثدي المعدية، قد تكون هناك حاجة إلى مزارع من أجل تحديد نوع الكائن الحي المسبب للعدوى. المزراع مفيدة أيضًا في تحديد نوع المضادات الحيوية التي سيتم استخدامها في علاج المرض. ويمكن أخذ هذه المزارع إما من حليب الثدي أو من المواد المستخرجة من الخراج.
عادةً ما يتم إجراء تصوير الثدي بالأشعة السينية أو خزعات الثدي على النساء اللواتي لا يستجِبن للعلاج أو للنساء غير المُرضعات. يُطلب ذا النوع من الاختبارات أحيانًا لاستبعاد إمكانية وجود نوع نادر من سرطان الثدي الذي يسبب أعراض مشابهة لأعراض التهاب الثدي.
التشخيص التفريقي
قد يتزامن سرطان الثدي مع أعراض التهاب الثدي أو يحاكيها. فقط الفحص الكامل والدقيق للأعراض كافٍ لاستبعاد تشخيص سرطان الثدي. خاصة الأعراض التي لا تشفى تمامًا خلال 5 أسابيع، وينخفض خطر الإصابة بسرطان الثدي مدى الحياة بالنسبة للنساء الحوامل والمرضعات.[20][21]
يسبب التهاب الثدي صعوبات كبيرة في تشخيص سرطان الثدي ويمكن أن يؤدي تأخر التشخيص والعلاج إلى نتائج أسوأ.
تشير بعض البيانات إلى أن سرطان الثدي غير الالتهابي يزداد في غضون عام بعد نوبات التهاب الثدي غير النفاسي ويلزم رعاية خاصة لمتابعة فحص الوقاية من السرطان.[22] وحتى الآن لا تتوفر سوى بيانات من المراقبة قصيرة الأجل ولا يمكن الحكم على زيادة المخاطر الكُلِّية. وبسبب الوقت القصير جدًا بين عرض التهاب الثدي وسرطان الثدي في هذه الدراسة فإنه من المستبعد جدًا أن الالتهاب كان له أي دور كبير في التسرطن، بدلًا من ذلك يبدو أن بعض الآفات السابقة للتسرطن قد تزيد من خطر الالتهاب (تسبب زيادة عدد الخلايا انسداد القناة، وفرط الحساسية للسيتوكينات أو الهرمونات) أو قد يكون كلا المرضين لهما عوامل مؤهبة مشتركة.
هناك نوع خطير جدًا من سرطان الثدي يسمى سرطان الثدي الالتهابي ويكون ذي أعراض مشابهة لالتهاب الثدي (سواء النفاسي أو غير النفاسي). وهو النوع الأكثر عدوانية من سرطان الثدي مع أعلى معدل وفيات. يعتقد أن النمط الظاهري من التهابات سرطان الثدي يكون في الغالب بسبب غزو وانسداد الأوعية اللمفاوية الجلدية، ومن المعروف أيضًا أن الأعراض تستجيب جزئيًا للبروجسترون والمضادات الحيوية.[23][24][25][26][27]
العلاج
في التهاب الثدي النفاسي، يكون الإفراغ المتكرر من كلا الثديين عن طريق الرضاعة الطبيعية أمر ضروري، ويمكن استخدام المضخات لتفريغ الثدي. من الضروري أيضًا توفير السوائل الكافية للأم والطفل. للنساء المرضعات المصابات بالتهاب الثدي المتوسط، يجب التدليك وتطبيق الحرارة قبل الرضاعة مما يمكن أن يساعد على فتح القنوات. ومع ذلك، في الحالات الأكثر حدة من التهاب الثدي، يمكن أن تجعل الحرارة أو التدليك الأعراض أسوأ وتكون الكمادات الباردة هي الأكثر ملاءمة لتخفيف الالتهاب.
في التهاب الثدي النفاسي، لا تكون هناك حاجة للمضادات الحيوية في الغالبية العظمى من الحالات، وينبغي أن تستخدم فقط للالتهابات البكتيرية. ويُوصى أحيانًا ديكلوكساسيلين أو سيفاليكسين،[28] بسبب ارتفاع معدلات المكورات العنقودية المقاومة للبنسلين.
يتم علاج التهاب الثدي غير النفاسي عن طريق الأدوية وربما الصرف، وِفقًا لتقرير أفضل الممارسات. تُستخدم المضادات الحيوية في جميع حالات التهاب الثدي غير النفاسي، مع استبدال المضادات الحيوية بمضاد للفطريات مثل فلوكونازول في حالات الالتهابات الفطرية العميقة، والكورتيكوستيرويدات لاستخدامها في حالة التهاب الثدي الحبيبي (مع التشخيص التفريقي لعدوى السل من الثدي).
خراج الثدي
يمكن علاج الخراج (أو الخراج المشتبه به) في الثدي عن طريق سحب الإبرة الدقيقة الموجهة بالموجات فوق الصوتية (السحب عن طريق الجلد) أو عن طريق شق جراحي والصرف. يتم تنفيذ كل من هذه النهج تحت تغطية المضادات الحيوية. في حالة خراج الثدي النفاسي، يجب أن تستمر الرضاعة الطبيعية من الثدي المصاب حيثما أمكن.[29]
لخراجات الثدي الصغيرة، يكون العلاج المفضل هو السحب بإبرة دقيقة موجهة بالموجات فوق الصوتية.[30]
اقتُرح مؤخرا خط العلاج التالي لخراج الثدي المشتبه به: في البداية، العلاج بالمضادات الحيوية، وتقييم الموجات فوق الصوتية، وإذا كان السائل موجودًا، توجه الموجات فوق الصوتية إبرة دقيقة قياس 18، تحت غسل مالح.[31] ثم يتم إرسال الإفرازات للتحليل الميكروبيولوجي لتحديد الممرض وتحديد المضادات الحيوية،[32] والتي قد تعطي مؤشرًا لتغيير وصفة المضادات الحيوية. في المتابعة، يتم إجراء التصوير الشعاعي للثدي إذا كانت الحالة قد شفيت. وإلا يتكرر السحب بإبرة دقيقة موجهة بالموجات فوق الصوتية مع الغسل والتحليل الميكروبيولوجي.[33] إذا كان السحب من ثلاثة إلى خمسة مرات ولا تزال الحالة لم تُشفَى، يتم الصرف عن طريق تركيبة في الجلد مع وضع قسطرة، وإذا فشلت محاولات الصرف الموجه بالموجات فوق الصوتية، يتم الاستئصال الجراحي للقنوات اللبنية الملتهبة.[34] ومع ذلك، يُلاحظ أن حتى استئصال القنوات المتضررة لا يمنع تكرار الحالة.
خراجات الثدي غير النفاسية لديها معدل أعلى للتكرار مقارنة بخراجات الثدي النفاسية.[35] هناك علاقة إحصائية عالية لارتباط خراج الثدي غير النفاسي مع مرض السكري. وعلى هذا الأساس، اقتُرح مؤخرًا أنه يجب فحص مرض السكري في المرضى الذين يعانون من مثل هذا الخراج.[36][37]
وعلى الرغم من أن هناك عدد من التوصيات المتعلقة بمعالجة خراجات الثدي، لم يجد استعراض عام 2015 أدلة كافية فيما يتعلق بما إذا كان سحب الإبرة مشابهًا للشق والصرف، أو إذا كانت المضادات الحيوية ينبغي أن تُعطى عمومًا للنساء الخاضعات للصرف.[38]
تقدم المرض
لا تتنبأ درجة الحرارة وشدة الأعراض عند الفحص بالنتائج، وقد تحتاج النساء اللواتي لديهن حلمات متقرحة أو مصابة إلى عناية خاصة.[39][40]
المضاعفات
من المضاعفات التي قد تنشأ عن التهاب الثدي: تكرار الحالة، وركود الحليب والخراج.
تكرار الحالة: من المرجح تكرار التهاب الثدي في النساء الذين أُصيبوا مرة، مع طفل في المستقبل أو مع نفس الرضيع. ويظهر التكرار خاصة في حالات تأخر العلاج أو عدم كفايته.
ركود الحليب: يحدث عندما لا يتم استخراج الحليب تمامًا من الثدي. يسبب هذا زيادة الضغط على القنوات وتسرب الحليب إلى أنسجة الثدي المحيطة، والتي يمكن أن تؤدي إلى الألم والالتهاب.[41]
الخراج: قد يؤدي تأخر العلاج أو عدم كفايته، وخاصة في التهاب الثدي المتعلق بركود الحليب، إلى تشكيل خراج داخل أنسجة الثدي، وهو مجموعة من القيح في الثدي. الخراج هو أشد المضاعفات التي يمكن حدوثها للمرأة في هذه الحالة. ويتطلب الصرف الجراحي.
حيوانات أخرى
- مقالة مفصلة: التهاب الثدي عند الحيوانات
يحدث التهاب الضرع في الحيوانات الأخرى كما هو الحال في البشر، ويشكل مصدر قلق خاص في الثروة الحيوانية، لأن الحليب من الماشية المتضررة قد يدخل الإمدادات الغذائية ويشكل خطرًا على الصحة.
وهي حالة خطيرة في بعض الأنواع، مثل الأبقار. ذات أهمية اقتصادية هائلة لصناعة الألبان، وأيضًا مصدر قلق للصحة العامة. تنطبق نفس الاعتبارات على التهاب الثدي في الأغنام والماعز وغيرها من إناث الحيوانات المنتجة للحليب.
إفرازات مصلية من ضرع بقري في التهاب الضرع بسبب إيشيرشيا كولاي.[42] على اليسار، الحليب الطبيعي على اليمين.
المراجع
- Medscape: Medscape Access - تصفح: نسخة محفوظة 22 أكتوبر 2017 على موقع واي باك مشين.
- "Symptoms of mastitis". مؤرشف من الأصل في 21 مايو 201420 أبريل 2010.
- "Symptoms". مؤرشف من الأصل في 4 ديسمبر 201320 أبريل 2010.
- "Breast Infection Symptoms". مؤرشف من الأصل في 22 ديسمبر 201720 أبريل 2010.
- Segura-Sampedro JJ, Jiménez-Rodríguez R, Camacho-Marente V, Pareja-Ciuró F, Padillo-Ruiz J (Oct 2015). "Breast abscess and sepsis arising from oral infection". Cir Esp. 94 (8): 308–9. doi:10.1016/j.ciresp.2015.05.007. PMID 26148851.
- Kvist, Linda J; Larsson, Bodil; Hall-Lord, Marie; Steen, Anita; Schalén, Claes (1 January 2008). "The role of bacteria in lactational mastitis and some considerations of the use of antibiotic treatment". International Breastfeeding Journal. 3 (1): 6. doi:10.1186/1746-4358-3-6. PMC . PMID 18394188.
- "Non-infectious mastitis and milk stasis". مؤرشف من الأصل في 29 سبتمبر 201720 أبريل 2010.
- "Breastfeeding Mastitis Causes and Symptoms". مؤرشف من الأصل في 19 يوليو 201920 أبريل 2010.
- "Exams and Tests". مؤرشف من الأصل في 9 ديسمبر 201720 أبريل 2010.
- "Breast Infection Causes". مؤرشف من الأصل في 9 ديسمبر 201720 أبريل 2010.
- "Causes of mastitis". NHS. مؤرشف من الأصل في 29 سبتمبر 201720 أبريل 2010.
- W Lynn; Lockie, F; Lynn, W (2003). "The challenge of mastitis". Archives of Disease in Childhood. 88 (9): 818–821. doi:10.1136/adc.88.9.818. PMC . PMID 12937109.
- Peters J (2004). "[Mastitis puerperalis – causes and therapy]". Zentralbl Gynakol (باللغة الألمانية). 126 (2): 73–6. doi:10.1055/s-2004-44880. PMID 15112132.
- Barbosa-Cesnik C, Schwartz K, Foxman B (2003). "Lactation mastitis". JAMA. 289 (13): 1609–12. doi:10.1001/jama.289.13.1609. PMID 12672715.
- Antibiotics for mastitis in breastfeeding women. Cochrane Database of Systematic Reviews, PubMed Health. Review published 2013; Review content assessed as up-to-date: November 23, 2012. نسخة محفوظة 7 مايو 2020 على موقع واي باك مشين.
- Amir LH, Garland SM, Lumley J (2006). "A case-control study of mastitis: nasal carriage of Staphylococcus aureus". BMC Family Practice. 7: 57. doi:10.1186/1471-2296-7-57. PMC . PMID 17032458.
- Dilip R. Patel; Donald E. Greydanus (2010). Adolescents and Sports. Elsevier Health Sciences. صفحة 711. . مؤرشف من الأصل في 16 ديسمبر 2019.
- Mastitis and breast abscess, المجلة الطبية البريطانية Best Practice (last updated 5 September 2014) (subscription-limited access) نسخة محفوظة 12 يونيو 2009 على موقع واي باك مشين.
- "Risk factors". مؤرشف من الأصل في 6 يونيو 201320 أبريل 2010.
- Middleton LP, Amin M, Gwyn K, Theriault R, Sahin A (2003). "Breast carcinoma in pregnant women: assessment of clinicopathologic and immunohistochemical features". Cancer. 98 (5): 1055–60. doi:10.1002/cncr.11614. PMID 12942575.
- Shousha S (2000). "Breast carcinoma presenting during or shortly after pregnancy and lactation". Arch. Pathol. Lab. Med. 124 (7): 1053–60. doi:10.1043/0003-9985(2000)124<1053:BCPDOS>2.0.CO;2. PMID 10888783.
- Peters F, Kiesslich A, Pahnke V (2002). "Coincidence of nonpuerperal mastitis and noninflammatory breast cancer". Eur. J. Obstet. Gynecol. Reprod. Biol. 105 (1): 59–63. doi:10.1016/S0301-2115(02)00109-4. PMID 12270566.
- Kusama M, Koyanagi Y, Sekine M, et al. (1994). "[A case of inflammatory breast cancer successfully treated with 5'-DFUR and MPA]". Gan to Kagaku Ryoho (باللغة اليابانية). 21 (12): 2049–52. PMID 8085857.
- Yamada T, Okazaki M, Okazaki A, et al. (1992). "[A case of inflammatory breast cancer treated with medroxyprogesterone acetate (MPA) in combination with intra-arterial infusion chemotherapy]". Gan to Kagaku Ryoho (باللغة اليابانية). 19 (11): 1923–5. PMID 1387777.
- Van Laere SJ, Van der Auwera I, Van den Eynden GG, et al. (2006). "Nuclear factor-kappaB signature of inflammatory breast cancer by cDNA microarray validated by quantitative real-time reverse transcription-PCR, immunohistochemistry, and nuclear factor-kappaB DNA-binding". Clin. Cancer Res. 12 (11 Pt 1): 3249–56. doi:10.1158/1078-0432.CCR-05-2800. PMID 16740744.
- Van Laere SJ, Van der Auwera I, Van den Eynden GG, et al. (2007). "NF-kappaB activation in inflammatory breast cancer is associated with oestrogen receptor downregulation, secondary to EGFR and/or ErbB2 overexpression and MAPK hyperactivation". Br. J. Cancer. 97 (5): 659–69. doi:10.1038/sj.bjc.6603906. PMC . PMID 17700572.
- van der Burg B, van der Saag PT (1996). "Nuclear factor-kappa-B/steroid hormone receptor interactions as a functional basis of anti-inflammatory action of steroids in reproductive organs". Mol. Hum. Reprod. 2 (6): 433–8. doi:10.1093/molehr/2.6.433. PMID 9238713.
- Spencer JP (September 2008). "Management of mastitis in breastfeeding women". Am Fam Physician (review). 78 (6): 727–31. PMID 18819238. مؤرشف من الأصل في 20 مارس 2020.
- Trop I, Dugas A, David J, El Khoury M, Boileau JF, Larouche N, Lalonde L (October 2011). "Breast abscesses: evidence-based algorithms for diagnosis, management, and follow-up". Radiographics : a Review Publication of the Radiological Society of North America, Inc (review). 31 (6): 1683–99. doi:10.1148/rg.316115521. PMID 21997989. , p. 1684
- Howard Silberman; Allan W. Silberman (28 March 2012). Principles and Practice of Surgical Oncology: A Multidisciplinary Approach to Difficult Problems. Lippincott Williams & Wilkins. صفحة 301. . مؤرشف من الأصل في 16 مايو 2016.
- Trop I, Dugas A, David J, El Khoury M, Boileau JF, Larouche N, Lalonde L (October 2011). "Breast abscesses: evidence-based algorithms for diagnosis, management, and follow-up". Radiographics : a Review Publication of the Radiological Society of North America, Inc (review). 31 (6): 1683–99. doi:10.1148/rg.316115521. PMID 21997989. , Fig. 9 on p. 1696
- Trop I, Dugas A, David J, El Khoury M, Boileau JF, Larouche N, Lalonde L (October 2011). "Breast abscesses: evidence-based algorithms for diagnosis, management, and follow-up". Radiographics : a Review Publication of the Radiological Society of North America, Inc (review). 31 (6): 1683–99. doi:10.1148/rg.316115521. PMID 21997989. , p. 1691
- Trop I, Dugas A, David J, El Khoury M, Boileau JF, Larouche N, Lalonde L (October 2011). "Breast abscesses: evidence-based algorithms for diagnosis, management, and follow-up". Radiographics : a Review Publication of the Radiological Society of North America, Inc (review). 31 (6): 1683–99. doi:10.1148/rg.316115521. PMID 21997989. , p. 1692–1693
- Trop I, Dugas A, David J, El Khoury M, Boileau JF, Larouche N, Lalonde L (October 2011). "Breast abscesses: evidence-based algorithms for diagnosis, management, and follow-up". Radiographics : a Review Publication of the Radiological Society of North America, Inc (review). 31 (6): 1683–99. doi:10.1148/rg.316115521. PMID 21997989. , p. 1694
- Trop I, Dugas A, David J, El Khoury M, Boileau JF, Larouche N, Lalonde L (October 2011). "Breast abscesses: evidence-based algorithms for diagnosis, management, and follow-up". Radiographics : a Review Publication of the Radiological Society of North America, Inc (review). 31 (6): 1683–99. doi:10.1148/rg.316115521. PMID 21997989. , abstract
- Rizzo M, Gabram S, Staley C, Peng L, Frisch A, Jurado M, Umpierrez G (March 2010). "Management of breast abscesses in nonlactating women". The American Surgeon. 76 (3): 292–5. PMID 20349659.
- Verghese BG, Ravikanth R (May 2012). "Breast abscess, an early indicator for diabetes mellitus in non-lactating women: a retrospective study from rural India". World Journal of Surgery. 36 (5): 1195–8. doi:10.1007/s00268-012-1502-7. PMID 22395343.
- Irusen, H; Rohwer, AC; Steyn, DW; Young, T (17 August 2015). "Treatments for breast abscesses in breastfeeding women". The Cochrane database of systematic reviews. 8: CD010490. doi:10.1002/14651858.CD010490.pub2. PMID 26279276.
- Kvist LJ, Hall-Lord ML, Larsson BW (2007). "A descriptive study of Swedish women with symptoms of breast inflammation during lactation and their perceptions of the quality of care given at a breastfeeding clinic". Int Breastfeed J. 2: 2. doi:10.1186/1746-4358-2-2. PMC . PMID 17244353.
- Kvist LJ, Hall-Lord ML, Rydhstroem H, Larsson BW (2007). "A randomised-controlled trial in Sweden of acupuncture and care interventions for the relief of inflammatory symptoms of the breast during lactation". Midwifery. 23 (2): 184–95. doi:10.1016/j.midw.2006.02.003. PMID 17052823. مؤرشف من الأصل في 9 نوفمبر 2018.
- "Complications". مؤرشف من الأصل في 30 يوليو 201320 أبريل 2010.
- Kandasamy S, Green BB, Benjamin AL, Kerr DE. Between-cow variation in dermal fibroblast response to lipopolysaccharide reflected in resolution of inflammation during Escherichia coli mastitis. J Dairy Sci. 2011 Dec;94(12):5963-75. doi:10.3168/jds.2011-4288 PMID 22118085
وصلات خارجية
- Mastitis on mayoclinic.com
- Australian Breastfeeding Association
- Humans
- Ask Dr. Sears: (Lactational) Mastitis
- Piercing and Mastitis
- Mastitis Breastfeeding