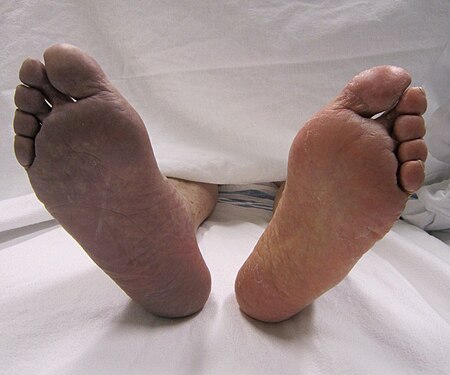
نقص الأكسجين الطرفي الحاد أو إقفار طرفي حاد أو نقص التروية الطرفي الحاد (بالانجليزية:Acute limb ischaemia) هو اضطراب يحدث عند وجود نقص مفاجئ في تدفق الدم إلى الأطراف[1].
| نقص الأكسجين الطرفي الحاد | |
|---|---|
انصمام حاد في الشريان الفخذي الأيمن مُسببًا نقص التروية
| |
| تسميات أخرى | نقص التروية الطرفي الحاد |
ينتج نقص الأوكسجين الطرفي الحاد عن طريق تخثر الدم، أو الانصمام، أو نادرًا عن طريق كدمة.[2] وعادة ما ينتج تجلط الدم عن أمراض الأوعية الدموية الطرفية (مرض تصلب الشرايين الذي يؤدي إلى انسداد الأوعية الدموية)، في حين أن الانصمام عادة ما يكون مصدره القلب[3]. في الولايات المتحدة، يُقدّر حدوث نقص الأكسجين للأطراف في 14 من بين كل 100,000 شخص سنويًا[4]. ويمكن علاج الحالة مع الرعاية الجراحية المناسبة، بينما يمكن أن يؤدي تأخًُّر العلاج (بعد 6-12 ساعة) إلى العجز الدائم وبتر الأطراف، أو الوفاة.
ترجِع تسمية نقص التروية (بالانجليزية:Ischaemia)، من الكلمة اليونانية ischein تعني "عَقْد" أو "توقُّف" وhaima تعني "الدم"[5]. وفي هذه الحالة، يشير نقص الأوكسجين إلى تثبيط تدفق الدم إلى الأطراف.
العوامل المسببة للتخثر الحاد
السبب الرئيسي لنقص الأوكسجين الطرفي الحاد هو تجلط الدم الشرياني (85%)، في حين يشكل الانسداد الصمي 15% من الأسباب. كما وُجِد أن تمدد الأوعية الدموية الشرياني للشريان المابضي[6] يسبب تجلط الدم أو الانصمام مما يؤدي إلى نقص التروية. ومن العوامل التي تزيد فرص حدوث نقص الأكسجين الطرفي الحاد:
- الجفاف نتيجة الطقس الحار، ومرض السكري، والعدوى، التهاب المعدة والأمعاء.
- انخفاض ضغط الدم نتيجة احتشاء عضلة القلب، عدم انتظام ضربات القلب، وفشل القلب، نزيف الجهاز الهضمي، والصدمة الإنتانية، وفشل العديد من أجهزة الجسم.
- وضع غير عادي أو الجلوس والركوع لفترة طويلة.
- السرطانات الخبيثة.
- فرط اللزوجة بسبب زيادة كرات الدم الحمراء، وكثرة الصفيحات
- نقص البروتين C أو S ومضاد الثرومبين، تنشيط المقاومة للبروتين C، العامل الخامس لايدن، متلازمة الفوسفولبيد.
العلامات والأعراض
يمكن أن يحدث نقص الأوكسجين الطرفي الحاد في مرضى من جميع الفئات العمرية. ويكون المرضى المدخنون والمصابون بداء السكري [7] أكثر عرضة لخطر الإصابة. تنطوي معظم الحالات على مشاكل تصلب الشرايين[8]. ومن الأعراض:
كثيرًا ما يُعتقَد خطئًا أن هذه الأعراض ترجِع إلى متلازمة الحيّز[9] ، وأحد الأعراض الأكثر تطوُّرًا الغرغرينا. لذا ينبغي السعي إلى عناية طبية فورية مع أي من الأعراض.
الحالات المتعلقة
عند حدوث نقص التروية المزمن في أحد الاطراف، تُسمّى هذه الحالة بمرض الشرايين الطرفية أو نقص تروية الأطراف الحَرِج، بالإضافة لذلك يمكن حدوث نقص التروية في الأجهزة الأخرى، مما يتسبب في:
- نقص التروية الكلوي
- نقص التروية المساريقي
- نقص التروية الدماغية
- نقص التروية القلبية
التصنيف
يُصنَّف انسداد الشرايين الحاد إلى ثلاث فئات عامة هي:
- الدرجة الأولى: الطرف غير مهدد. يمكن إعادة التروية أو قد لا تكون ضرورية.
- الدرجة الثانية: الطرف مهدد. يجب إعادة التروية لمنع فقدان الأنسجة.
- الدرجة الثالثة: يتدهور نقص التروية لاحتشاء ويصبح إنقاذ الطرف غير ممكن.
وتبعًا للمرحلة التي يصل بها المريض للمستشفى، يجب على الطبيب اتخاذ القرار المناسب للعلاج.
التشخيص
لتشخيص نقص الأوكسجين الطرفي الحاد؛ يجب تحديد موقع الانسداد، والشدة، والسبب. يمكن معرفة أين يقع الانسداد عن طريق فحص النبض ومعرفة مكان توقفه. أيضًا من خلال انخفاض درجة الحرارة أسفل موقع الانسداد وكذلك الشحوب. يُستخدم تقييم دوبلر لإظهار مدى وشدة نقص الأوكسجين عن طريق إظهار تدفق الدم في الشرايين الصغيرة. من الأدوات التشخيصية الأخرى: الموجات فوق الصوتية المزدوجة، التصوير المقطعي المحوسب للأوعية الدموية (CTA)، لكن الموجات فوق الصوتية المزدوجة ليست دقيقة للعلاج.
- في علاج نقص الأكسجين الطرفي الحاد، الوقت هو كل شيء.
في أسوأ الحالات يتدهور نقص الأوكسجين الطرفي الحاد إلى حالات حرجة، وينتج عنه الموت أو بتر الأطراف. يمكن إنقاذ الأطراف والمرضى من خلال الكشف المبكر واستخدام التقنيات التي تحافظ على تدفق الدم. يمكن أن تحدث متلازمة الحيّز بسبب نقص الأوكسجين الطرفي الحاد بسبب السموم البيولوجية التي تتراكم أسفل مكان الانسداد مما يؤدي إلى وذمة[10].
العلاج
الجراحة
التدخل الأساسي في نقص الأوكسجين الطرفي الحاد هو استئصال الصمة الطاريء باستخدام قسطرة فوغارتي، وتظل الأطراف قابلة للحياة في حدود الإطار الزمني 4-6 ساعات[11]. وتشمل الخيارات الأخرى: الأوعية الدموية الالتفافية لتحويل مسار تدفق الدم حول الجلطة[12] .
الأدوية
يتلقى المرضى الغير مؤهّلين للجراهة مذيبات الجلطة. في الماضي، كان ستربتوكيناز هو الكيميائي الرئيسي المضاد للتخثر. وفي الآونة الأخيرة، تم استبداله بأدوية مثل: مُنشِّط النسيج، واليوروكيناز[13]. وقد تحسنت الطرق الميكانيكية لحقن المركبات المضادة للتخثر مع إدخال رذاذ القسطرة النابض والذي يسمح بإعطاء فرصة أكبر للمرضى لتجنب الجراحة[14][15]. تتطلب الجلطات المُعالَجَة دوائيًا إدخال قسطرة في المنطقة المصابة[16]، مع السماح بمنطقة انتشار أوسع للعامل المضاد للتخثر. تذيب هذه العوامل الجلطة المسببة لنقص التروية بشكل سريع وفعال[17] .
إذابة الجلطات ميكانيكيًا
لإذابة التجلط ميكانيكيًا؛ تُستخدم حقن السوائل المالحة أو في الآونة الأخيرة، باستخدام الموجات فوق الصوتية. تقوم السوائل المالحة بطرد الجلطة باستخدام تأثير برنولي. بينما تسبب الموجات فوق الصوتية المنبعثة بتردد منخفض، التشرذم المادي للجلطة[18].
الاعتبارات أثناء العلاج
يختلف مسار العلاج من حالة لأخرى. يجب أن يأخذ الطبيب في الاعتبار تفاصيل كل حالة قبل اتخاذ قرار بشأن العلاج المناسب. لا يوجد علاج فعال لكل مريض. يعتمد العلاج على عوامل كثيرة، بما في ذلك:[19]
- موقع الإصابة
- الموقع التشريحي للإصابة
- عوامل الخطر للمريض
- خطر الإجراءات
- الأعراض السريرية
- مدة الأعراض، إلخ..
من الاعتبارات الفورية أنه يمكن على الفور إعطاء المريض جرعة كاملة من الهيبارين، حيث يؤدي إلى تحسين الأعراض في بعض المرضى، إذ يعمل على منع تخثر الدم فوريًا، ومنع انتشار الجلطة ويحافظ على الأوعية الدقيقة.
المتلازمات بعد نقص التروية
إصابة إعادة التروية
تسبب إعادة إدخال الدم المؤكسج بعد فترة من نقص الأوكسجين المزيد من الضرر. حيث يزداد توليد الجذور الحرة للأكسجين شديدة التفاعل، مما يؤدي إلى إصابة الأنسجة والأوعية الدموية، وتصبح الخلايا المبطنة للأوعية أكثر نفاذية.
- آثار الإصابة بعد إعادة التروية[20]
- بشكل وضعي: يسبب تورم الأطراف تورم بسبب زيادة نفاذية الشعيرات الدموية متلازمة الحيّز الضيق، اختلال وظائف العضلات بسبب نقص الأوكسجين، وانكماش العضلات لاحقًا عند حدوث الاحتشاء العضلي.
- بشكل عام: الحماض وارتفاع مستوى البوتاسيوم في الدم بسبب تسربه من الخلايا التالفة، مما يؤدي إلى عدم انتظام ضربات القلب، وفشل كلوي. وقد تتدهور متلازمة الضائقة التنفسية الحادة أيضًا، قد تؤدي وذمة الخلايا البطانية للجهاز الهضمي إلى زيادة نفاذية الأوعية الدموية في الجهاز الهضمي وصدمة الذيفان الداخلي.
متلازمة الحيّز الضيق
تؤدي زيادة نفاذية الشعيرات الدموية إلى وذمة في ربلة الساق، حيث تُحصَر العضلات داخل حدود اللفافة الضيقة، ويسبب زيادة في الضغط مما يؤدي إلى نخر العضلات، تورم وألم في الضغط على عضلات الساق أو تحريك الكاحل. العلاج الأساسي هو الوقاية من خلال إعادة التروية السريعة وقطع حدود اللفافة.[21]
متلازمة الألم المزمن
يمكن أن يؤدي نقص الأوكسجين الكامل الحاد إلى إصابة الأعصاب الطرفية، والتي تظهر باسم متلازمة الألم المزمن.
مقالات ذات صلة
مصادر
- Walker T. Gregory (2009). "Acute Limb Ischemia". Techniques in Vascular and Interventional Radiology. 12 (2): 117–129. doi:10.1053/j.tvir.2009.08.005.
- MMS: Error - تصفح: نسخة محفوظة 07 أكتوبر 2017 على موقع واي باك مشين.
- Klonaris, C; Georgopoulos, S; Katsargyris, A; Tsekouras, N; Bakoyiannis, C; Giannopoulos, A; Bastounis, E (March 2007). "Changing patterns in the etiology of acute lower limb ischemia". International angiology : a journal of the International Union of Angiology. 26 (1): 49–52. PMID 17353888.
- Dormandy J, Heeck L, Vig S (June 1999). "Acute limb ischemia". Semin Vasc Surg. 12 (2): 148–53. PMID 10777242.
- "Ischaemia." Merriam-Webster. Last modified 2012. http://www.merriam-webster.com/dictionary/ischemia?show=0&t=1334804041
- Carpenter JP, Barker CF, Roberts B, et al. Popliteal artery aneurysms: current management and outcome
- Fowkes F GR, Housley E, Riemersma R A. et al. Smoking, lipids, glucose intolerance, and blood pressure as risk factors for peripheral atherosclerosis compared with ischemic heart disease in the Edinburgh Artery Study. Am J Epidemiol
- Brooks Marcus; Jenkins Michael P (2008). "Acute and chronic ischaemia of the limb". Surgery (Oxford). 26 (1): 17–20. doi:10.1016/j.mpsur.2007.10.012.
- Brearley, S (May 8, 2013). "Acute leg ischaemia". BMJ (Clinical research ed.). 346: f2681. doi:10.1136/bmj.f2681. PMID 23657181.
- Creager MA, Kaufman JA, Conte MS. Clinical practice. Acute limb ischemia. N Engl J Med 2012; 366:2198.
- Goldberg, Andrew (2012). Surgical Talk: Lecture Notes in Undergraduate Surgery. Imperial College Press. صفحة 234. .
- Bowley, Douglas, and Andrew Kingsnorth, eds. Fundamentals of Surgical Practice: A Preparation Guide for the Intercollegiate Mrcs Examination. 3rd ed. N.p.: Cambridge University Press, 2011. 506-11. Web. 20 Apr. 2012.
- Ouriel K, Veith FJ, Sasahara AA, for the Thrombolysis or Peripheral Arterial Surgery (TOPAS) investigators. A comparison of recombinant urokinase with vascular surgery as initial treatment for acute arterial occlusion of the legs.
- Andaz S.; Shields D.A.; Scurr J.H.; Smith P.D. Coleridge (1993). "Thrombolysis in acute lower limb ischaemia". European Journal of Vascular Surgery. 7 (6): 595–603. doi:10.1016/S0950-821X(05)80702-9.
- ABC of Arterial and Venous Disease: Acute Limb Ischaemia Ken Callum and Andrew Bradbury BMJ: British Medical Journal , Vol. 320, No. 7237 (Mar. 18, 2000), pp. 764-767
- Castañeda F, Smouse HB, Swischuk JL, et al. Pharmacological thrombolysis with use of the brush catheter in canine thrombosed femoropopliteal arterial PTFE bypass grafts.
- Wardlaw J.M.; Warlow C.P. (1992). "Thrombolysis in acute ischemic stroke: does it work?". STROKE. 23: 1826–1839. doi:10.1161/01.str.23.12.1826.
- Sean P. Lyden, Endovascular Treatment of Acute Limb Ischemia: Review of Current Plasminogen Activators and Mechanical Thrombectomy Devices PERSPECT VASC SURG ENDOVASC THER December 2010 22: 219-222, first published on March 16, 2011
- Blaisdell FW, Steele M, Allen RE. Management of acute lower extremity arterial ischemia due to embolism and thrombosis.
- Medline ® Abstract for Reference 5 of 'Overview of acute arterial occlusion of the extremities (acute limb ischemia)' - تصفح: نسخة محفوظة 18 يناير 2017 على موقع واي باك مشين.
- 17 PubMed TIPeripheral vascular complications following coronary interventional procedures.