

| Système | |
|---|---|
| Région | |
| Vascularisation |
Artère hépatique |
| Drainage veineux |
Veine hépatique et veine porte |
| Drainage lymphatique |
Ganglions lymphatiques hépatiques (en) |
| Innervation |
Plexus cœliaque et nerf vague |
| Embryologie |
Foregut (en) |
| Nom latin |
Jecur, iecur |
|---|---|
| Grec |
ἧπαρ / hêpar racine ἥπατ- / hḗpat- |
| MeSH |
D008099 |
| TA98 |
A05.8.01.001 |
| TA2 |
3023 |
| FMA |
7197 |
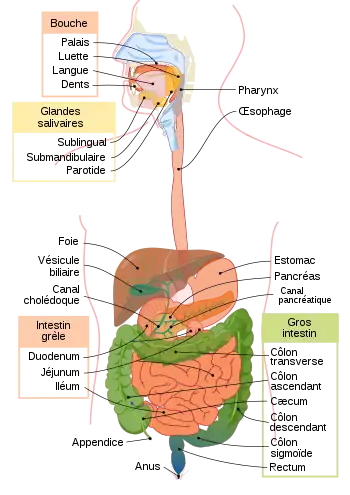
Le foie est le plus gros organe abdominal et fait partie de l'appareil digestif sécrétant la bile et remplissant plus de 300 fonctions vitales[1], notamment les trois suivantes : une fonction d'épuration, une fonction de synthèse et une fonction de stockage. Il s'agit d'une glande amphicrine permettant la synthèse de la bile (rôle exocrine) ainsi que celle de plusieurs glucides et lipides (rôle endocrine). Il joue aussi un rôle important dans l'hémostase. Il s'agit d'un organe richement vascularisé.
Terminologie
Le substantif masculin[2],[3],[4],[5],[6] « foie » (prononcé [fwa] en français standard)[3] est issu du latin[2],[5] tardif[3],[4],[6] ficatum (« foie gras » d'où, plus généralement, « foie ») formé sur ficus (« figue ») comme calque du grec ancien ἧπαρ συκωτόν / hêpar sukôtón (« foie gras d'animal nourri de figues », dérivé de συκῶ / sukỗ, « nourrir de figues », de σῦκον / sûkon, « figue ».
Fonctions
Le foie est impliqué dans plus de 300 fonctions vitales[1].
Le foie a cependant pour principale fonction de permettre le transport et stockage du sang, la formation de la bile et l'épuration du sang.
Fonction nutritionnelle
Le foie joue un rôle :
- dans le métabolisme des glucides :
- néoglucogenèse (fabrication d'une nouvelle molécule de glucose à partir d'une molécule non-glucidique),
- glycogénolyse (libération de glucose à partir du glycogène) sous l'effet de glucagon,
- glycogénogenèse (stockage du glucose sous forme de glycogène) sous l'effet de l'insuline ;
- dans le métabolisme des lipides :
- synthèse de cholestérol,
- dégradation du cholestérol en acides biliaires. Le foie est le seul organe permettant l'élimination du cholestérol,
- production de triglycérides,
- synthèse de lipoprotéines.
Il emmagasine les vitamines liposolubles (A, D, K et E) et le glycogène.
Il aurait une influence sur notre appétit et nos comportements alimentaires[1].
Fonction de synthèse
Il synthétise une grande partie des protéines circulantes du sang, notamment les transporteurs comme l'albumine et les apoprotéines. Il est aussi à l'origine de la synthèse de la bile, par capture et synthèse des acides biliaires à partir du cholestérol.
Durant le développement du fœtus, ce sont le foie et la rate qui produisent les globules blancs et rouges[1]. C'est l'hématopoïèse hépatosplénique.
Fonction sanguine
- Rôle dans le métabolisme des protéines :
- production des facteurs de coagulation (I (fibrinogène) III, V, VII, IX, XI).
- Destruction des hématies et leucocytes vieillis, ainsi que de certaines bactéries présentes dans le sang.
- Transformation de la bilirubine libre (toxique) en bilirubine conjuguée (non toxique). La bilirubine provient de la dégradation des globules rouges dans la rate.
Le foie est aussi le plus important régulateur de glycémie dans le sang (et plus précisément le plasma). En effet, il est le seul organe à passer de producteur à stockeur de glucose. On dit qu'il est hypoglycémiant (stockage de glucose sous forme de glycogène) ainsi qu'hyperglycémiant (libère du glucose dans le sang après avoir fait une glycogénolyse). C'est en période de jeûne que le foie rejette du glucose dans le sang. Grâce à l'enzyme glucose-6-phosphatase, il peut sécréter dans le sang le glucose issu de la dégradation du glycogène. Cette enzyme étant inexistante dans les tissus adipeux et les muscles, le glucose-6-phosphate issu de la dégradation du glycogène ne peut pas y être transformé en glucose et être ainsi sécrété dans le sang. Le foie est donc le seul organe hyperglycémiant, bien que les lipocytes (tissus adipeux) et les myocytes (cellules musculaires) puissent stocker du glycogène.
Fonction endocrine
Le foie permet l'hydroxylation du cholécalciférol en calcidiol, métabolite intermédiaire de la vitamine D, la synthèse du proangiotensinogène, précurseur de l'angiotensinogène, et de la somatomédine C (ou IGF-1).
Fonction antitoxique
- Destruction des toxines et des médicaments (clairance hépatique).
- Conversion de l'ammoniac en urée.
Autres fonctions de stockage
- Réserve d'une multitude de substances, dont la vitamine B12, le fer et le cuivre. Ces substances sont notamment recyclées lors de la destruction des globules rouges sénescents.
Le foie humain
Chez l'humain, il est impair et asymétrique. Il est logé dans l'hypocondre droit, la loge sous-phrénique droite, la partie supérieure du creux épigastrique puis atteint l'hypochondre gauche. C'est le plus volumineux des viscères abdominaux (2 % du poids corporel, soit une moyenne de 1 500 grammes pour une vingtaine de centimètres de long[1]) et l'organe du corps humain qui effectue le plus grand nombre de transformations chimiques. La discipline médicale qui lui est rattachée se nomme l'hépatologie. Le foie contient près de 13 % de la quantité de sang présent dans notre corps. Il peut connaitre des variations de volume allant jusqu'à 40 %[1].
Anatomie
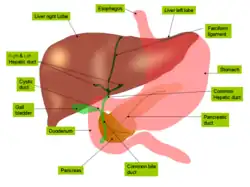
Le foie est un organe intrapéritonéal : il est recouvert à sa surface de péritoine viscéral, qui le rattache à la paroi abdominale en se réfléchissant sur le péritoine pariétal. La capsule de péritoine viscérale qui l'entoure est appelée la capsule de Läennec. Toutefois, elle possède une zone non péritonisée appelée l'area nuda, située en arrière et contre le diaphragme. De plus, le foie est entièrement recouvert d'une capsule fibreuse sous-jacente au péritoine viscéral, appelée la capsule de Glisson.
On distingue habituellement deux faces au foie :
- une face diaphragmatique, lisse et en forme de dôme qui épouse la concavité du diaphragme ;
- une face viscérale, plane et présentant de nombreux replis de péritoine et des fissures.
La face diaphragmatique est séparée de la face viscérale en avant par le bord inférieur, qui est aigu et dit « tranchant », en regard du rebord costal inférieur, et en arrière par le bord postérieur, qui est plus arrondi.
Le ligament falciforme, issu du mésentère ventral lors du développement embryonnaire, relie le foie à la paroi abdominale antérieure. C'est un repli de péritoine tendu verticalement depuis l'appendice xiphoïde et le diaphragme jusqu'à l'ombilic. Il contient entre ses deux feuillets le ligament rond du foie, vestige de la veine ombilicale qui s'oblitère après la naissance. Ce ligament falciforme est continu avec la capsule de Glisson qui entoure le foie : sur la face antéro-supérieure (face diaphragmatique), il sépare le foie en deux parties gauche et droite, souvent considérées comme des lobes droit et gauche du foie. Sur la face viscérale, le ligament falciforme se continue par la capsule, tandis que le ligament rond qu'il contient s'insère dans la moitié antérieure d'un sillon appelé le sillon sagittal gauche.
On distingue donc au foie deux lobes — gauche et droit — sur la face diaphragmatique du foie, marqué par l'insertion du ligament falciforme. Cette subdivision du foie repose uniquement sur un critère anatomique : on ne devrait pas parler de « lobe », car la lobulation d'une glande repose sur d'autres critères structuraux, notamment la présence de septa conjonctifs qui viennent séparer la glande en plusieurs unités fonctionnelles. Le lobe droit du foie est le plus volumineux, tandis que le lobe gauche est petit et se termine en pointe (apex du foie).
En plus de ces deux lobes principaux, on distingue deux petits lobes à la face viscérale du foie : le lobe caudé et le lobe carré.
Face diaphragmatique
La face diaphragmatique est lisse et convexe. Elle occupe les parties antéro-supérieure et postéro-supérieure du foie. Elle présente dans sa partie postérieure une zone à nu, non péritonisée, appelée l'area nuda, qui la fixe au diaphragme.
En avant, elle est séparée du diaphragme par le récessus subphrénique, une extension de la grande cavité péritonéale. Ce récessus subphrénique est séparé en deux par l'insertion du ligament falciforme à la paroi abdominale antérieure, sur le péritoine pariétal. Le foie est fixé en haut par les ligaments coronaires, qui sont des replis péritonéaux en continuité avec la capsule de Glisson, et donc en continuité avec les ligaments falciformes d'une certaine façon. On distingue deux lames à ces ligaments coronaires par rapport à la zone dépéritonisée qu'elles entourent : une lame antérieure, et une lame postérieure. Aux extrémités supérieures droite et gauche du foie, les deux lames s'adossent et forment les ligaments triangulaires droit et gauche du foie, respectivement.
Face viscérale
La face viscérale du foie occupe la partie inférieure du foie, dans le plan transversal, et regard en arrière, en bas et à gauche. Elle présente deux fissures sagittales et une fissure transversale qui lie ces dernières et forme un « H » :
- la fissure sagittale droite (ou sillon sagittal droit) correspond à la fosse de la vésicule biliaire en avant, et au sillon de la veine cave inférieur en arrière ;
- la fissure sagittale gauche (ou sillon sagittal gauche) est le sillon continu formé par la fissure du ligament rond en avant, et par la fissure du ligament veineux en arrière. Le ligament rond du foie est le reliquat fibreux de la veine ombilicale, qui transporte le sang bien oxygéné et riche en nutriments, du placenta au fœtus. Le ligament veineux est également un vestige, du conduit veineux, qui court-circuite la circulation hépatique et achemine ainsi les nutriments du placenta à la circulation systémique. Lors de la naissance, ces deux veines s’oblitèrent en tissu fibreux (ligaments) ;
- le sillon transversal relie en arrière les deux sillons sagittaux et forme le hile du foie (ou porte du foie), point de passage des vaisseaux vasculaires et lymphatiques, des nerfs et des conduits biliaires.
C'est donc par la face viscérale que rentrent et sortent des structures telles que des vaisseaux sanguins et lymphatiques, nerfs et conduits biliaires, au niveau de la porte du foie (hile hépatique) : la porte du foie sert de porte de rentrée pour l'artère hépatique propre, la veine porte hépatique et les lymphonoeuds hépatiques, et de point de sortie pour les conduits biliaires (conduit hépatique commun et cystique, formant le cholédoque à la sortie du hile).
La face viscérale présente deux petits lobes accessoires : le lobe carré et le lobe caudé.
Vascularisation
Les vaisseaux qui irriguent et drainent le foie sont regroupés en trois groupes[7] :
- les vaisseaux du pédicule hépatique (vaisseaux afférents), comprennent les artères hépatiques propres qui va donner l’artère hépatique droite et gauche, le système porte et le tronc hépatique provenant l’artère coronaire stomachique. Ils acheminent le sang artériel et veineux vers les sinusoïdes hépatiques ;
- les veines hépatiques (ou sus-hépatiques), qui drainent le sang et le ramènent dans le circuit systémique en s'abouchant dans la veine cave inférieure ;
- les vaisseaux accessoires, qui ont une origine variée et inconstante.
L'apport sanguin est réalisé par l'artère hépatique propre, amenant le sang oxygéné, et par la veine porte ramenant le sang du tube digestif, du pancréas et de la rate riche en nutriments en période postprandiale. Le sang de ces deux vaisseaux se mélange dans les sinusoïdes hépatiques qui cheminent entre les travées hépatocytes pour se réunir dans une veine centrolobulaire. En période post-prandiale, environ 70 % du sang est issu de la veine porte hépatique, et 30 % de l'artère hépatique propre. Le sang veineux porte est riche en nutriments, tandis que le sang artériel sert principalement à l'apport d'oxygène. La vascularisation hépatique est dite mixte. Le foie contient près de 13 % de la quantité de sang présent dans notre corps, avec une augmentation importante du volume la nuit, jusqu'à 40 %[1].
L'artère hépatique propre est la branche terminale de l'artère hépatique commune, issue du tronc cœliaque. L'artère hépatique commune donne sur son chemin les artères gastrique droite et gastroduodénale avant de devenir l'artère hépatique propre, qui remonte vers le hile hépatique (porte du foie). Une fois dans la porte du foie, l'artère hépatique propre bifurque en deux branches principales, les branches hépatiques droite et gauche, de la même manière que la veine porte hépatique se divise en deux branches droite et gauche.
Du fait de cette bifurcation des vaisseaux afférents, ainsi que des conduits biliaires, on divise arbitrairement le foie en deux compartiments lobaires : le foie droit et le foie gauche. Cette compartimentation repose sur des critères structurels et fonctionnels qui sont interne au foie. Sur le plan anatomique de surface, on divise habituellement le foie en deux lobes par l'insertion du ligament falciforme : les deux lobes « anatomiques » ne sont pas les mêmes que ceux qui viennent d'être cités. De plus, on peut considérer le lobe caudé du foie comme un troisième lobe fonctionnel, car il reçoit des artères et des veines des deux branches principales (veines et artères) caudées droite et gauche.
Le retour veineux du foie s'effectue par les veines hépatiques, également appelées veines sus-hépatiques, qui se jettent dans la veine cave inférieure. On distingue trois veines hépatiques : la veine hépatique droite, moyenne, et gauche.
Lobes du foie
Le foie est divisé en deux lobes séparés par le ligament falciforme (ou ligament suspenseur)[8], le lobe droit (deux tiers du volume du foie) et le lobe gauche (un tiers du volume). On peut également individualiser deux autres lobes mineurs en taille : le lobe caudé (ou lobe de Spiegel) et le lobe carré[9].
Le lobe caudé, également appelé lobe de Spiegel, est visible à la partie postérieure de la face viscérale du foie, et est limité sur sa gauche par le sillon du ligament veineux (sillon sagittal gauche), sur sa droite par le sillon de la veine cave inférieure (sillon sagittal droit) et finalement en avant par le hile du foie. Il est nommé ainsi car il est muni d'un prolongement allongé en forme de queue, le processus caudé, qui rejoint le processus papillaire (faisant également partie du lobe caudé). Sur le plan anatomique comme fonctionnel, il est considéré comme un lobe individuel : sur le plan anatomique, grâce aux limites citées précédemment, et sur le plan fonctionnel, par l'apport vasculaire. Il est vascularisé par des vaisseaux afférents venant des foies droit et gauche (veines et artères caudées gauches et droites).
Le lobe carré du foie est visible est à la partie antérieure de la face viscérale du foie. Il est limite sur la gauche par le sillon du ligament rond (partie antérieure du sillon sagittale gauche), à droite par le fond de la vésicule biliaire (fundus) et en arrière par le hile du foie.
Cette subdivision du foie en plusieurs lobes — deux lobes principaux et deux lobes accessoires — repose sur des critères anatomiques et ne correspondent pas aux critères de lobes d'une glande. Cette subdivision est donc purement obsolète, et les lobes anatomiques ne sont pas séparés par des septa conjonctifs entre deux.
Segmentation hépatique
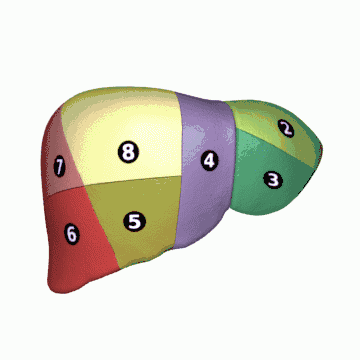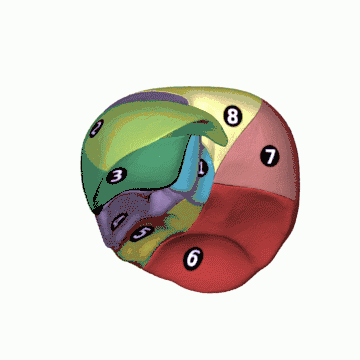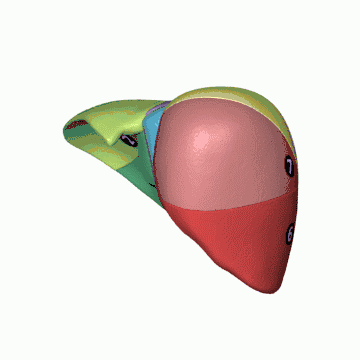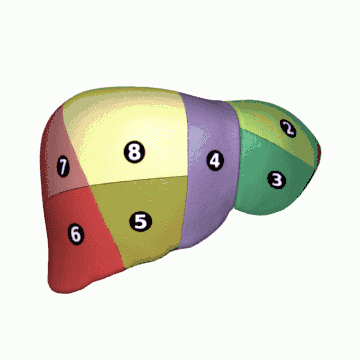

La segmentation hépatique est une division du foie en plusieurs segments, adaptée particulièrement pour la résection chirurgicale. Elle repose essentiellement sur une division fonctionnelle du foie : le foie est ainsi divisé en territoires fonctionnels dénommés secteurs et segments. Elle relève de nombreux travaux, notamment ceux de Cantlie (1898), Hjörstjö (1931), Harley et Schroy (1953), Goldsmith et Woodburne (1957) et Couinaud (1957).
Selon la segmentation hépatique de Couinaud[10], le foie est divisé en secteurs, eux-mêmes divisés en segments.
Les veines sus-hépatiques délimitent le foie en secteurs : la veine sus-hépatique gauche sépare le secteur latéral gauche du secteur paramédian gauche, la veine sus-hépatique médiane sépare le foie droit du foie gauche c'est-à-dire le secteur paramédian gauche du secteur antérieur droit (ou secteur paramédian droit) et la veine sus-hépatique droite sépare le secteur antérieur droit du secteur postérieur droit (ou secteur latéral droit)[8].
Les branches de division de la veine porte délimitent les secteurs du foie en huit segments numérotés de I à VIII sur la face inférieure du foie dans le sens inverse des aiguilles d'une montre[11] :
- le segment I correspond au lobe caudé et à la partie du foie en avant de la veine cave ;
- les segments II et III correspondent au secteur latéral gauche ;
- le segment IV correspond au secteur médial gauche ;
- le segment V correspond à la partie inférieure et le segment VIII à la partie supérieure du segment antérieur droit ;
- le segment VI correspond à la partie inférieure et le segment VII à la partie supérieure du segment postérieur droit.
En chirurgie, on décompose ainsi le foie en deux hémi-foies qui correspondent aux ramifications vasculaires. Ainsi, le « foie » gauche reçoit la branche gauche de division de l'artère hépatique et de la veine porte, le « foie » droit la branche droite de ces vaisseaux. Le foie gauche comporte les segments II, III et IV ; le foie droit comporte les segments V, VI, VII et VIII. Le segment I est quant à lui partagé entre les deux. Cette segmentation est essentielle pour la chirurgie hépatique puisqu'elle permet l'ablation d'un segment sans gêner la vascularisation des autres segments.
Cette division fonctionnelle ne se recoupe pas complètement avec la division anatomique[9] :
- le lobe droit comprend le foie droit plus le segment IV, soit les segments IV, V, VI, VII et VIII ;
- le lobe gauche comprend le foie gauche moins le segment IV, soit les segments II et III ;
- le lobe caudé correspond au segment I ;
- le lobe carré correspond à la base du segment IV.
La nomenclature anglo-saxonne est différente de la classification de Couinaud.
Voies biliaires intra- et extrahépatiques
Les hépatocytes sécrètent la bile dans les canalicules biliaires. Ceux-ci sont formés par des invaginations de la membrane plasmique des hépatocytes et forment en fait un espace virtuel. Les canalicules de chaque hépatocyte se déversent dans un canal biliaire primitif appelé canal de Hering. Par la suite, la bile poursuit son parcours dans des canaux biliaires interlobulaires lesquels sont constitués de cellules biliaires (cholangiocytes) qui reposent sur une lame basale. Les canaux interlobulaires forment ensuite des canaux biliaires de plus gros calibre et finissent par former les canaux hépatiques droit et gauche dont la réunion forme le canal hépatique commun qui quitte le foie au niveau du hile hépatique. Le canal cystique issu de la vésicule biliaire se jette dans le canal hépatique commun qui devient le cholédoque, lequel s'abouche dans le duodénum.
Innervation
Le foie est un organe possédant une innervation autonome, qui a deux origines. La première est le système nerveux sympathiques et parasympathique, qui donneront le plexus solaire, qui à son tour donnera la branche hépatique. La seconde origine est le nerf gastro-hépatique.
La capsule de Glisson est innervée, c'est cette capsule qui véhicule les sensations dont la douleur.
Structure
 |
| Foie humain, vue supérieure |
 |
| Foie humain, vue inférieure |
Le foie est constitué de cellules hépatiques (hépatocytes) organisées en travées autour des sinusoïdes (capillaires hautement perméables où le sang circule). L'unité fonctionnelle du foie est le lobule hépatique. Ses échanges avec le reste du corps se font pour la plupart à travers sa double irrigation sanguine (veine porte et artère hépatique propre), qui se termine par une multitude de capillaires jusqu'à l'intérieur du foie. On peut rajouter que plusieurs shunts se font entre le système porte et la veine sus-hépatique.
80 % des cellules du foie sont des hépatocytes ayant la particularité d'avoir un noyau qui peut contenir jusqu'à 8 jeux de chromosomes[1], ce qui facilite probablement la régénérescence du foie.
Il existe d'autres types cellulaires :
- cellules des canaux biliaires (cholangiocytes) ;
- cellules endothéliales ;
- cellules de Küppfer (macrophages) ;
- cellules stellaires (anciennement cellules de Ito, aussi appelées cellules étoilées), fonction de stockage de la vitamine A. En situation pathologique, ces cellules se transforment en myofibroblastes, perdent leur réserve de vitamine A et se mettent à synthétiser de la matrice extracellulaire ;
- lymphocytes hépatocytaires ;
- cellules ovales (cellules pluripotentes) — fonction de régénération des hépatocytes et des cellules endothéliales.
Les cellules hépatiques sont groupées à l'intérieur du foie en formations spéciales, les lobules hépatiques. Les lobules hépatiques sont donc des groupements de cellules hépatiques, de forme polyédrique, dont l'agencement est déterminé par la disposition des vaisseaux et des voies biliaires intrahépatiques. Les lobules hépatiques sont séparés les uns des autres par des travées de tissu conjonctif, auxquelles on donne le nom d'espace-porte ou espace de Kiernan, où cheminent des vaisseaux et des canaux biliaires intrahépatiques.
Pathologies

Cancers primitifs du foie
- Carcinome hépatocellulaire
- Carcinome fibrolamellaire : rare, atteint plutôt les jeunes (moins de 40 ans)
- Hépatoblastome : enfant, hépatocytes fœtaux
- Angiosarcome : thorotrast, chlorure de vinyle, stéroïdes androgènes
- Hépatome : aflatoxines
Cancers secondaires
Métastases secondaires hépatiques provenant des cancers primitifs suivants :
- carcinomes : côlon, bronches, sein, prostate, rein, voies biliaires (cholangiocarcinomes) ;
- cancers endocrines, cardia ;
- métastases secondaires consécutives à des mélanomes et plus dramatique les mélanomes choroïdiens.
Tumeurs hépatique bénignes
- Hémangiomes : prévalence (1 - 2%)
- Adénome : rare, atteint la femme, dû aux contraceptifs oraux
- Hyperplasie nodulaire focale : rare
Autres
- Adénomatose hépatique
- Cirrhose biliaire primitive
- Cirrhose hépatique
- Hémochromatose
- Hépatite alcoolique aiguë
- Hépatite virale
- Maladie de Wilson
- Stéatose hépatique
- Stéatose hépatique non alcoolique
- Syndrome de Budd-Chiari, dû à l'obstruction de la veine hépatique.
- Syndrome de Gilbert, due à une anomalie génétique du métabolisme de la bilirubine.
Transplantation
Le plus souvent un foie endommagé se régénère spontanément. Dans le cas contraire, le foie peut être remplacé chirurgicalement. Le foie destiné à la transplantation peut provenir soit d'une personne en état de mort cérébrale soit d'un donneur vivant. Dans ce dernier cas, le donneur se voit retirer une partie de son foie qui est transplantée chez le malade. Chaque moitié du foie se régénère en un foie complet.
Le foie des autres vertébrés
Notes et références
- 1 2 3 4 5 6 7 8 Natalie Angier, « Physiologie. Le foie, cet organe à tout faire », Courrier international (The New York Times), (lire en ligne, consulté le ).
- 1 2 « Foie », dans le Dictionnaire de l'Académie française, sur Centre national de ressources textuelles et lexicales (sens 1) [consulté le 12 septembre 2017].
- 1 2 3 Informations lexicographiques et étymologiques de « foie » (sens A) dans le Trésor de la langue française informatisé, sur le site du Centre national de ressources textuelles et lexicales (consulté le 12 septembre 2017).
- 1 2 Entrée « foie » (sens 1) des Dictionnaires de français [en ligne], sur le site des éditions Larousse [12 septembre 2017].
- 1 2 Entrée « foie » (sens 1), dans Émile Littré, Dictionnaire de la langue française, t. 2 : D – H, Paris, L. Hachette, , 1 vol., 2080, gr. in-4o (32 cm) (OCLC 457498685, BNF 30824717, SUDOC 005830079, lire en ligne [fac-similé]), p. 1709, col. 1-2 (lire en ligne [fac-similé]) [consulté le 12 septembre 2017].
- 1 2 Entrée « foie », dans Alain Rey (dir.), Marianne Tomi, Tristan Hordé et Chantal Tanet, Dictionnaire historique de la langue française, Paris, Dictionnaires Le Robert, (réimpr. janvier 2011), 4e éd. (1re éd. février 1993), 1 vol., XIX-2614, 29 cm (ISBN 978-2-84902-646-5 et 978-2-84902-997-8, OCLC 757427895, BNF 42302246, SUDOC 147764122, lire en ligne) [consulté le 12 septembre 2017].
- ↑ Pierre Kamina, Anatomie clinique, Thorax et Abdomen, Tome 3, 4e edition, Paris, Maloine, , 342 p. (ISBN 978-2-224-03382-8), Appareil hépato-biliaire (chapitre 17), pages 296 à 299
- 1 2 (fr) V. Vilgrain, « Radioanatomie du foie et des voies biliaires », sur med.univ-rennes1.fr (consulté le ).
- 1 2 (en)Susan Stranding, Gray's anatomy, the anatomical basis of clinical practice, 40th edition, 2008
- ↑ C. Couinaud, Le foie. Études anatomiques et chirurgicales. Masson et Cie, édit., Paris 1957
- ↑ Denis Castaing, René Adam et Daniel Azoulay, Chirurgie du foie et de l'hypertension portale, Issy-les-Moulineaux, Masson, , 230 p. (ISBN 2-294-01497-9, lire en ligne), « Anatomie du foie et des voies biliaires »
Voir aussi
Bibliographie
- Gabriel Perlemuter, Les pouvoirs cachés du foie, Flammarion, 2018
Articles connexes
- Septum transverse
- Foie (alimentation)
Liens externes
- Ressources relatives à la santé :
- FMA
- TA2
- Uberon
- Xenopus Anatomy Ontology
- (en) Medical Subject Headings
- (en) NCI Thesaurus
- (no + nn + nb) Store medisinske leksikon
- (la + en) TA98
- (cs + sk) WikiSkripta
- Notices dans des dictionnaires ou encyclopédies généralistes :