قرحة الفم أو قرحة فموية أو تقرحات الفم[1] (Mouth ulcer) هي قرحة شائعة تحدث على الغشاء المخاطي لتجويف الفم.[2] تصاحب القرحة الفموية العديد من الأمراض بآليات مختلفة، ولكن عادةً لا يوجد سبب خطير.
| قرحة فموية | |
|---|---|
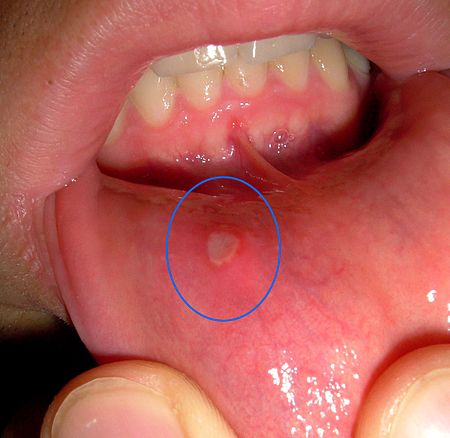
قرحة فموية على مستوى الشفة السفلى
| |
| معلومات عامة | |
| الاختصاص | طب الجهاز الهضمي |
| من أنواع | عرض، وقرحة جلدية، وعلم أمراض الفم والفك العلوي والوجه |
| الإدارة | |
| أدوية | |
| التاريخ | |
| وصفها المصدر | موسوعة أوتو |
السببان الأكثر شيوعًا لتقرح الفم هما الإصابة (على سبيل المثال: الاحتكاك بحافة حادة لحشوة مكسورة) والتهاب الفم القلاعي، وهي حالة تتميز بتكرار تقرحات الفم لأسباب غير معروفة. غالبًا ما تسبب تقرحات الفم الألم والشعور بعدم الراحة، وقد تؤدي إلى تغيير اختيار الشخص للطعام (مثل تجنب الأطعمة والمشروبات الحامضية أو الحارة).
قد تتكون قرحة واحدة أو متعددة تظهر في نفس الوقت. وبمجرد تكوُّنها، تستمر القرحة بالالتهاب أو بعدوى ثانوية. نادرًا ما تكون قرحة الفم التي لا تلتئم علامة على سرطان الفم.
تعريفات
القرحة هي فقدان استمرارية الجلد أو الغشاء المخاطي مع فقدان الأنسجة السطحية وتفكك ونخر الأنسجة الظهارية.[3] قرحة الغشاء المخاطي هي قرحة تحدث بشكل محدد على الغشاء المخاطي.[4] القرحة عبارة عن عيب في النسيج تَوَغَّل في حدود النسيج الظهاري الضام، مع قاعدته عند مستوى عميق في الطبقة تحت المخاطية، أو حتى داخل العضلات أو السمحاق. وهي خرق أعمق للظهارة من التآكل أو التسحج، وتتضمن تلف كل من الظهارة والصفيحة المخصوصة.
التآكل هو خرق سطحي للظهارة، مع ضرر بسيط في الصفيحة الكامنة. التآكل المخاطي هو تآكل يحدث للأغشية المخاطية يتم فيه فقدان الخلايا الظهارية السطحية للبشرة أو الغشاء المخاطي فقط، ويمكن أن تصل الآفة إلى عمق الغشاء القاعدي. يلتئم التآكل دون تشكيل ندبة.
التسحج هو مصطلح يستخدم في بعض الأحيان لوصف خرق الظهارة الذي يكون أعمق من التآكل ولكن أقل من القرحة.[5]
التشخيص التفريقي
التهاب الفم القلاعي والإصابة هما أسباب شائعة جدا لتقرح الفم. العديد من الأسباب المحتملة الأخرى كلها نادرة بالمقارنة.
تقرح رضحي

تحدث معظم قرح الفم التي لا ترتبط مع التهاب الفم القلاعي المتكرر بسبب الصدمة المحلية. البطانة المخاطية للأغشية المخاطية للفم أرق من الجلد، ويمكن أن تتضرر بسهولة بالوسائل الميكانيكية والحرارية (الحرارة/البرودة) أو الكيميائية أو الكهربائية، أو بالإشعاع.
تقرح ميكانيكي
تشمل الأسباب الشائعة لتقرح الفم تقشير الحواف الحادة للأسنان والحشوات والتيجان والأسنان الزائفة أو الأقواس (أجهزة تقويم الأسنان). قد يؤدي التعرُّض العَرَضي الناتج عن نقص الوعي بالمحفزات المؤلمة في الفم (على سبيل المثال، بعد التخدير الموضعي المستخدم أثناء علاج الأسنان) إلى التقرح الذي يصبح الشخص على دراية به عندما يتلاشى المخدر ويعود الإحساس الكامل.
يمكن أن يؤدي تناول الأطعمة الصلبة (مثل رقائق البطاطس) إلى تلف بطانة الفم. يسبب بعض الناس ضررا داخل أفواههم بأنفسهم، إما عن طريق عادة غائبة أو كنوع من إيذاء النفس المتعمد (تقرُّح مخلوق). وتشمل أمثلة ذلك، عض الخد واللسان والشفاه أو فرك الأظافر أو القلم أو المسواك داخل الفم. قد يكون التمزُّق (والتقرح اللاحق) للِّجام الشفهي العلوي علامة على إساءة معاملة الأطفال (الإصابة غير العرضية). يمكن أن يحدث تقرح علاجي المنشأ أيضًا أثناء علاج الأسنان، عندما تكون السحجات العرضية للأنسجة الرخوة في الفم شائعة. يقوم بعض أطباء الأسنان بتطبيق طبقة واقية من الفازلين على الشفاه قبل القيام بأي عمل في الأسنان لتقليل عدد الإصابات العرضية.
كما أن لجام اللسان عرضة للتقرح بسبب الاحتكاك المتكرر أثناء النشاط الجنسي عن طريق الفم.[6] ونادرًا يمكن أن يتقرح اللسان أو الشفة السفلى في الرضع مع ظهور الأسنان، ويسمى مرض ريغا-فيدي.[7]
الحرق الحراري والكهربائي
تنتج الحروق الحرارية عادةً عن تناول الطعام الساخن أو المشروبات. قد يحدث هذا عند الأكل أو الشرب قبل أن يختفي تأثير المخدر الموضعي، إذ يكون الإحساس المؤلم الطبيعي غائبًا وقد تحدث حروق. تنتج أفران الميكروويف أحيانًا طعامًا باردًا خارجيًا وحارًا جدًا داخليًا، وقد أدى ذلك إلى ارتفاع وتيرة الحروق الحرارية داخل الفم. تكون حروق الطعام الحرارية عادةً على الحنك أو الطبقة المخاطية الشدقية الخلفية، وتظهر كمناطق حمامية وتقرُّح مع ظهارة نخرية محيطيًا. تؤثر الحروق الكهربائية أكثر على الصوان الفموي (زاوية الفم). وفي اليوم الرابع الذي يلي الحرق تصبح المنطقة نخرية وتنزف الظهارة.
عادةً ما تحدث الحروق الكهربائية في الفم عن طريق المضغ على الأسلاك الكهربائية (وهو أمر شائع نسبيا بين الأطفال الصغار). يعمل اللعاب كوسط موصّل وتدفق قوس كهربائي بين المصدر الكهربائي والأنسجة، مما يسبب الحرارة الشديدة والتلف المحتمل للأنسجة.[6][8]
الإصابة الكيميائية
قد تسبب المواد الكيميائية الكاوية تقرُّح الغشاء المخاطي للفم إذا كانت ذات تركيز قوي بما فيه الكفاية ولامست لفترة كافية من الوقت. الاحتفاظ بالدواء في الفم بدلاً من ابتلاعه يحدث في الغالب في الأطفال، أو أولئك الذين يخضعون للرعاية النفسية. ويشيع مصّ أقراص الأسبيرين بجانب الأسنان المؤلمة في محاولة للتخفيف من التهاب وألم الأسنان، لكن ذلك يؤدي إلى نخر الظهارة.
من الأدوية الكاوية الأخرى أوجينول وكلوربرومازين. يمكن أن يسبب أيضًا بيروكسيد الهيدروجين، المستخدم لعلاج أمراض اللثة، نخر ظهاري بتركيزات تتراوح بين 1 و3٪. وتعمل نترات الفضة، التي تستخدم في بعض الأحيان لتخفيف ألم التهاب الفم القلاعي، ككاوية كيميائية وتدمر النهايات العصبية لكنها تزيد الضرر المخاطي. يستخدم الفينول خلال علاج الأسنان كعامل تعقيم لتجويف الفم ومادة كاوية، وهو موجود أيضًا في بعض العوامل التي لا تحتاج إلى وصفة طبية لعلاج القرح القلاعية. ذُكِر حدوث نخر مخاطي بتركيز 0.5٪. المواد الأخرى المستخدمة في علاج طب باطن الأسنان هي أيضاً مواد كاوية، وهي أحد أسباب التوصية باستخدام السد المطاطي الآن.[6]
الإشعاع
نتيجة للعلاج الإشعاعي للفم، قد يحدث التهاب الفم والذي يمكن أن يترافق مع تآكل وتقرُّح الأغشية المخاطية. وإذا تعرضت الغدد اللعابية للإشعاع، فقد يحدث أيضًا جفاف الفم، مما يجعل الغشاء المخاطي للفم أكثر عرضة لضرر الاحتكاك حيث يتم فقدان وظيفة التشحيم باللعاب، وضمور الغشاء المخاطي (ترقيقه)، مما يجعل خرق الظهارة أكثر احتمالًا. يؤدي الإشعاع في عظام الفكين إلى تلف الخلايا العظمية ويعوق تدفق الدم. تصبح الأنسجة الصلبة المصابة ناقصة في الأوعية الدموية وينخفض عدد الخلايا وتنخفض مستويات الأكسجين. النخر العظمي إشعاعي المنشأ هو مصطلح عندما لا تشفى هذه المنطقة من العظام المشعة من هذا الضرر. يحدث هذا عادة في الفك السفلي، ويتسبب في الألم المزمن وتقرح السطح، مما يؤدي في بعض الأحيان إلى ظهور العظم من خلال عيب الأنسجة الرخوة. الوقاية من النخر العظمي إشعاعي المنشأ هو أحد أسباب إزالة جميع الأسنان المشكوك في تشخيصها قبل بدء دورة العلاج الإشعاعي.
التهاب الفم القلاعي
- مقالة مفصلة: التهاب الفم القلاعي
التهاب الفم القلاعي هو سبب شائع جداً لتقرح الفم. يعاني 10-25 ٪ من الأشخاص من هذه الحالة غير المعدية. يختلف مظهر التهاب الفم القلاعي حيث يوجد 3 أنواع، وهي تقرحات قلاعية صغيرة وتقرح قلفي رئيسي وتقرح هربسي الشكل. القرح القلاعية الصغرى هي النوع الأكثر شيوعًا، ويظهر مع 1-6 قرح صغير (قطر 2-4 ملليمتر) مستديرة/بيضاوية بلون أصفر رمادي و"هالة حمامية" حمراء. تلتئم هذه القرحة دون وجود ندوب دائمة في حوالي 7-10 أيام. تتكرر القرح على فترات تتراوح بين 1-4 أشهر تقريبًا. القرح القلاعية الرئيسية أقل شيوعًا من النوع الثانوي، ولكنها تنتج آفاتًا وأعراضًا أكثر شدة. تظهر تقرحات قلاعية كبيرة مع قرح أكبر (> 1 سم قطر) تستغرق وقتًا أطول للشفاء (10-40 يومًا) وقد تترك ندبات. عادة ما ينتج عن الأنواع الفرعية البسيطة والرئيسية من التهاب الفم القلاعي آفات على الغشاء المخاطي الفموي غير الكيراتيني (أي داخل الخدود والشفتين وأسفل اللسان وقاع الفم)، ولكن قد تحدث القرح القلاعية الرئيسية بشكل أقل شيوعًا في أجزاء أخرى من الفم على الأسطح المخاطية الكيراتينية. النوع الأقل شيوعًا هو التقرح هربسيّ الشكل، لذلك سمي بهذا الاسم لأن الحالة تشبه التهاب النسيج اللمفاوي الأساسي. تبدأ القرح الهربسية كبثور صغيرة (حويصلات) تتحلل إلى قرح بحجم 2-3 مم. تظهر القرح الهربسية في بعض الأحيان كمئات في العدد، والتي يمكن أن تتجمع لتشكل مناطق أكبر من التقرح. قد يسبب هذا النوع الفرعي الألم الشديد، ويشفى مع ترك ندبات وقد يتكرر.
السبب الدقيق لالتهاب الفم القلاعي غير معروف، ولكن قد يكون هناك استعداد وراثي في بعض الناس. تشمل الأسباب المحتملة الأخرى نقص المقويات الدموية (حمض الفوليك وفيتامين ب والحديد) والإجهاد والحيض وحساسية الطعام أو فرط الحساسية تجاه كبريتات لوريل الصوديوم (توجد في العديد من ماركات معجون الأسنان). التهاب الفم القلاعي ليس له علامات أو أعراض يمكن اكتشافها سريرياً غير أعراض الفم، لكن التقرح المتكرر يمكن أن يسبب الكثير من الإزعاج للمصابين. يهدف العلاج إلى تقليل الألم والتورم وسرعة الشفاء، وقد يشمل المنشطات النظامية أو الموضعية أو مسكنات الألم أو المطهرات أو مضادات الالتهاب أو المعجون الحاجز لحماية المنطقة المصابة.[9]
العدوى
| العامل | أمثلة |
| فيروسي | الجدري الفيروسي ومرض اليد والقدم والفم والتهاب الفم الهربسي وفيروس نقص المناعة البشرية. |
| بكتيري | التهاب اللثة التقرحي الحاد والزهري والسل. |
| فطري | المكورات الخيطية وداء النوسجات. |
| طفيلي | داء الليشمانيات الطفيلي. |
يمكن أن تسبب العدوى قرحة الفم (انظر الجدول). الأكثر شيوعًا هي فيروس الهربس البسيط (العقبولية الشفوية والتهاب اللثة البطاني الأساسي) والحماق النطاقي (جدري الماء والقوباء المنطقية) وفيروس كوكساكي A (مرض اليد والقدم والفم). يخلق فيروس نقص المناعة البشرية عوز المناعة الذي يسمح للعدوى الانتهازية أو الأورام بالتكاثر. يمكن أن تكون العمليات البكتيرية التي تؤدي إلى القرحة بسبب المتفطرة السلية والتهاب اللولبيات الشاحبة (الزهري).
يمكن للنشاط الانتهازي من خلال مزيج من النباتات البكتيرية الطبيعية، مثل العقديات الهوائية والنيسرية والشعيرية واللولبيات وأنواع البكترويدات،[10] إطالة أمد العملية التقرحية. وتشمل الأسباب الفطرية حمى الوادي والمكورات العقدية المخروطية. من المعروف أحيانًا أن المتحولة الحالة للنسج تسبب تقرحات الفم من خلال تكوين الكيسات.
الناتجة عن الأدوية
يمكن أن تسبب العديد من الأدوية تقرحات الفم كأثر جانبي. ومن الأمثلة الشائعة على الألندرونيت[11] (بيسفوسفونات، يوصف عادة لمرض هشاشة العظام) والأدوية السامة للخلايا (مثل ميثوتركسيت، أي العلاج الكيميائي) والعقاقير غير الستيرويدية المضادة للالتهاب ونيكورانديل (يمكن وصفه للذبحة الصدرية)[12] وبروبيل ثيوراسيل (يستخدم لفرط نشاط الغدة الدرقية). كما يمكن أن تسبب بعض العقاقير الترويحية القرح، مثل الكوكايين.[13]
السرطان الخبيث
- مقالة مفصلة: سرطان الفم

نادرًا قد تكون قرحة الفم المستمرة التي لا تشفى آفة سرطانية. عادةً الأورام الخبيثة في الفم سرطانات أو أورام ليمفاوية أو ساركومات وغيرها. إما أن الورم ينشأ في الفم أو قد ينمو حتى يصل الفم، على سبيل المثال من الجيب الفكي والغدد اللعابية وتجويف الأنف أو الجلد حول الفم. النوع الأكثر شيوعًا من سرطان الفم هو سرطان الخلايا الحرشفية. والأسباب الرئيسية هي التدخين على المدى الطويل وتعاطي الكحول (خاصة معًا).
المواقع الشائعة لسرطان الفم هي الشفة السفلى وأرضية الفم والجانب السفلي واللسان، ولكن من الممكن وجود ورم في أي مكان في الفم. تختلف الأشكال ولكن القرحة الخبيثة النموذجية تكون آفة دائمة ومتوسعة حمراء بالكامل أو حمراء وبيضاء وjنزف بسهولة عند لمسها.[14]
الأمراض الحويصلية
بسبب عوامل مختلفة (اللعاب والرقة النسبية لبطانة الفم والإصابة من الأسنان والمضغ، إلخ) ، تميل الحويصلات والفقاعات التي تتكون على الأغشية المخاطية للتجويف الفموي إلى الهشاشة وتزول بسرعة تاركة قرحات.
تصنف بعض من الالتهابات الفيروسية المذكورة على أنها أمراض حويصلية. وتشمل الأمثلة الأخرى على الأمراض الفقاعية مثل الفقاع الشائع والفقعان الغشائي المخاطي والتهاب الجلد الحلئي الشكل وانحلال البشرة الفقاعي.[15]
الحساسية
في حالات نادرة قد تظهر ردود الفعل التحسسية للفم والشفتين كتقرحات. هناك مثال شائع هو بلسم بيرو، تكون أعراض الحساسية له على شكل التهاب الفم والشفتين (التهاب وطفح جلدي أو تآكل مؤلم في الشفتين والغشاء المخاطي الفموي أو زوايا الفم).[16][17][18][19] يستخدم بلسم بيرو لإضافة النكهة للأطعمة والمشروبات وفي العطور ومستحضرات التجميل وفي الأدوية والسلع الصيدلانية للعلاج.
أسباب أخرى
قد تسبب مجموعة كبيرة من الأمراض الأخرى تقرحات الفم. وتشمل الأسباب الدموية فقر الدم ونقص العدلات ومتلازمة فرط اليوزينيات وسرطان الدم ومتلازمة خلل التنسج النقوي وغيرها. تشمل أسباب الجهاز الهضمي مرض الاضطرابات الهضمية ومرض كرون (الورم الحبيبي الأورفي) والتهاب القولون التقرحي. وتشمل الأسباب الجلدية التهاب الفم التقرحي المزمن ومتلازمة ستيفنز جونسون والذبحة الصدرية النزفية والحزاز المسطح. تشمل الأمثلة الأخرى للأمراض الجهازية القادرة على التسبب في قرح الفم الذئبة الحمامية والتهاب المفاصل التفاعلي ومتلازمة بهجت والورم الحبيبي مع التهاب الغشاء العظمي والتهاب الشرايين العقدي والتهاب الخلايا العملاقة والسكري والحمى الدورية والتهاب الفم القلاعي والتهاب البلعوم والتهاب الغدد.
يمكن أن يرتبط كبر حجم اللسان بشكل غير طبيعي بالتقرح إذا كان اللسان يبرز من الفم باستمرار. وهناك شذوذًا شائعًا للأوعية الدموية حيث يمتد فرع الشرايين الرئيسي إلى الأنسجة تحت المخاطية السطحية دون نقص القطر. يحدث هذا عادةً عند كبار السن على الشفة وقد يترافق مع التقرح.
الفيزيولوجيا المرضية
يمثل الفم مرحلة انتقالية بين القناة الهضمية والجلد، وهذا يعني أن العديد من الأمراض المعدية المعوية وأمراض الجلد يمكن أن تشمل الفم. وقد تظهر بعض الحالات المرتبطة عادة بالجهاز الهضمي بأكمله فقط في الفم، مثل الأورام الحبيبية الفموية/مرض كرون الفموي.[20][21]
وبالمثل يمكن أن تتضمن حالات الجلد أيضًا فقط الفم. كما أن نقص فيتامين (ج) قد يؤدي إلى ضعف التئام الجروح، مما يسهم في تشكيل القرحة.[22]
النهج التشخيصي
يتكون تشخيص قرح الفم عادة من تاريخ طبي يتبعه فحص شفوي وكذلك فحص أي منطقة أخرى معنية. قد تكون التفاصيل التالية ذات صلة بالموضوع: المدة التي كانت موجودة فيها الآفة والموقع وعدد القرح والحجم واللون وما إذا كان من الصعب اللمس أو النزيف وشكل الحافة. كقاعدة عامة، يجب فحص قرحة الفم التي لا تلتئم خلال أسبوعين أو ثلاثة أسابيع من قبل أخصائي الرعاية الصحية القادر على استبعاد سرطان الفم (مثل طبيب أسنان أو طبيب شفوي أو جراح فموي أو جراح فكين).[23]
يتم التشخيص في الغالب من التاريخ والفحص، ولكن قد يتم إجراء التحريات الخاصة التالية: اختبارات الدم (نقص الفيتامينات وفقر الدم واللوكيميا وفيروس إبشتاين بار وعدوى فيروس نقص المناعة البشرية ومرض السكري)، المسحات الميكروبيولوجية (للعدوى) أو تحليل البول (للسكري). قد تكون هناك حاجة إلى خزعة (إجراء بسيط لقطع عينة صغيرة من القرحة للنظر تحت المجهر) لاستبعاد السرطان. وعادة ما يكون لها حدود غير منتظمة مع هالات حمامية وقاعدة صفراء. وكلما تقدم الشفاء، قد تحدث هالة تقرنية (سميكة وغشاء مخاطي أبيض).[24]
العلاج
العلاج مرتبط بالسبب ولكن من المهم أيضًا ملاحظة أن معظم القرحات ستشفى تمامًا دون أي تدخل. يمكن أن يتراوح العلاج من مجرد تمهيد أو إزالة السبب لمعالجة العوامل الكامنة مثل جفاف الفم. يمكن الحفاظ على نظافة الفم الجيدة واستخدام غسول الفم أو رذاذ مطهر (مثل الكلورهيكسيدين) ليمنع العدوى الثانوية وبالتالي تسريع الشفاء. وقد يقلل المسكن الموضعي من الألم. يمكن استخدام المواد الموضعية (الكريمات أو أجهزة الاستنشاق) أو الستيرويدات لتقليل الالتهاب. يمكن استخدام دواء مضاد للفطريات لمنع ظهور داء المبيضات الفموي لدى أولئك الذين يستخدمون الستيرويد لفترة طويلة. يفضل الأشخاص الذين يعانون من قرح الفم تجنب الأطعمة الساخنة أو الحارة والتي يمكن أن تزيد من الألم.[25]
علم الأوبئة
تقرح الفم هو سبب شائع للناس لطلب المشورة الطبية أو الأسنان إذ يؤثر خرق الغشاء المخاطي للفم على معظم الناس في أوقات مختلفة خلال حياتهم.
مراجع
- "Al-Qamoos القاموس - English Arabic dictionary / قاموس إنجليزي عربي". www.alqamoos.org. مؤرشف من الأصل في 26 أبريل 201825 أبريل 2018.
- Vorvick LJ, Zieve D. "Mouth ulcers on MedlinePlus". A.D.A.M., Inc. مؤرشف من الأصل في 05 يوليو 201627 ديسمبر 2012.
- "Ulcer Origin". dictionary.com. مؤرشف من الأصل في 04 مارس 201619 يوليو 2015.
- "Ulcer on Merriam-Webster medical dictionary". Merriam-Webster, Inc. مؤرشف من الأصل في 27 فبراير 201427 ديسمبر 2012.
- Loevy, Manfred Strassburg, Gerdt Knolle ; translated by Hannelore Taschini (1993). Diseases of the Oral Mucosa : A Colour Atlas (الطبعة 2nd). Chicago: Quintessence Pub. Co. صفحة 32. .
- BW Neville; DD Damm; CM Allen; JE Bouquot (2002). Oral & maxillofacial pathology (الطبعة 2.). Philadelphia: W.B. Saunders. صفحات 253–84. .
- Li, J; Zhang, YY; Wang, NN; Bhandari, R; Liu, QQ (April 2016). "Riga-Fede disease in a child". Clinical and experimental dermatology. 41 (3): 285–86. doi:10.1111/ced.12728. PMID 26307375.
- Toon MH, Maybauer DM, Arceneaux LL, Fraser JF, Meyer W, Runge A, Maybauer MO (2011). "Children with burn injuries-assessment of trauma, neglect, violence and abuse". Journal of Injury and Violence Research. 3 (2): 98–110. doi:10.5249/jivr.v3i2.91. PMC . PMID 21498973.
- Scully, Crispian (2008). "Chapter 14: Soreness and ulcers". Oral and maxillofacial medicine : the basis of diagnosis and treatment (الطبعة 2nd). Edinburgh: Churchill Livingstone. صفحات 131–39. .
- Sapp, J. Phillip; Lewis Roy Eversole; George W. Wysocki (2004). Contemporary Oral and Maxillofacial Pathology. Mosby. .
- Kharazmi M, Sjöqvist K, Warfvinge G (April 2012). "Oral ulcers, a little known adverse effect of alendronate: review of the literature". Journal of Oral and Maxillofacial Surgery. 70 (4): 830–36. doi:10.1016/j.joms.2011.03.046. PMID 21816532.
- Healy CM, Smyth Y, Flint SR (July 2004). "Persistent nicorandil induced oral ulceration". Heart (British Cardiac Society). 90 (7): e38. doi:10.1136/hrt.2003.031831. PMC . PMID 15201264.
- Fazzi M, Vescovi P, Savi A, Manfredi M, Peracchia M (October 1999). "[The effects of drugs on the oral cavity]". Minerva stomatologica. 48 (10): 485–92. PMID 10726452.
- James R. Hupp; Myron R. Tucker; Edward Ellis (2008). Contemporary oral and maxillofacial surgery (الطبعة 5th). St. Louis, Mo.: Mosby Elsevier. صفحة 433. .
- Regezi JA, Sciubba JJ, Jordan RK (2011). Oral pathology : clinical pathologic correlations (الطبعة 6th). St. Louis, Mo.: Elsevier/Saunders. .
- "Balsam of Peru contact allergy". Dermnetnz.org. December 28, 2013. مؤرشف من الأصل في 08 يوليو 2016March 5, 2014.
- Gottfried Schmalz; Dorthe Arenholt Bindslev (2008). Biocompatibility of Dental Materials. Springer. مؤرشف من الأصل في 17 ديسمبر 2019March 5, 2014.
- Thomas P. Habif (2009). "balsam+of+peru"+allergy&hl=en&sa=X&ei=UGoXU_CfL5TLkAelvYCQCg&ved=0CIIBEOgBMAw Clinical Dermatology. Elsevier Health Sciences. مؤرشف من الأصل في 27 يناير 2017March 6, 2014.
- Edward T. Bope; Rick D. Kellerman (2013). "balsam+of+peru"+allergy&hl=en&sa=X&ei=UGoXU_CfL5TLkAelvYCQCg&ved=0CIwBEOgBMA4 Conn's Current Therapy 2014: Expert Consult. Elsevier Health Sciences. مؤرشف من الأصل في 7 يناير 2017March 6, 2014.
- Tyldesley, Anne Field, Lesley Longman in collaboration with William R. (2003). Tyldesley's Oral medicine (الطبعة 5th). Oxford: Oxford University Press. صفحات 7–8, 25, 35, 41, 43–44, 51–56. .
- RA Cawson; EW Odell; S Porter (2002). Cawson's essentials of oral pathology and oral medicine (الطبعة 7.). Edinburgh: Churchill Livingstone. صفحات 178–91. .
- Zbar AP, Ben-Horin S, Beer-Gabel M, Eliakim R (March 2012). "Oral Crohn's disease: is it a separable disease from orofacial granulomatosis? A review". Journal of Crohn's & colitis. 6 (2): 135–42. doi:10.1016/j.crohns.2011.07.001. PMID 22325167.
- Scully C, Shotts R (15 July 2000). "ABC of oral health. Mouth ulcers and other causes of orofacial soreness and pain". BMJ (Clinical research ed.). 321 (7254): 162–65. doi:10.1136/bmj.321.7254.162. PMC . PMID 10894697.
- Keogan MT (April 2009). "Clinical Immunology Review Series: an approach to the patient with recurrent orogenital ulceration, including Behçet's syndrome". Clinical and experimental immunology. 156 (1): 1–11. doi:10.1111/j.1365-2249.2008.03857.x. PMC . PMID 19210521.
- Brocklehurst, Paul; Tickle, Martin; Glenny, Anne-Marie; Lewis, Michael A; Pemberton, Michael N; Taylor, Jennifer; Walsh, Tanya; Riley, Philip; Yates, Julian M (2012-09-12). Cochrane Database of Systematic Reviews (باللغة الإنجليزية). John Wiley & Sons, Ltd. doi:10.1002/14651858.cd005411.pub2. مؤرشف من الأصل في 02 يناير 2018.